导图社区 概述和肺炎
- 86
- 4
- 5
- 举报
概述和肺炎
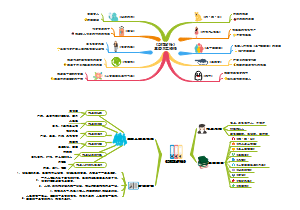
呼吸系统疾病思维导图:包含概念,右主支气管较粗,短而陡直,因此异物及吸入性病变如肺脓肿多发生于右侧,气管插管过深易误入右主支气管等等
编辑于2022-04-06 16:52:10- 肺炎
- 内科护理
- 相似推荐
- 大纲
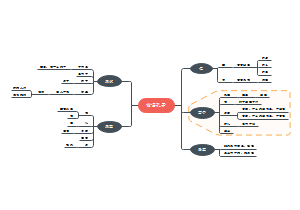
呼吸系统疾病
概述P17
右主支气管较粗,短而陡直,因此异物及吸入性病变如肺脓肿多发生于右侧,气管插管过深易误入右主支气管
肺循环的特点:低压 低阻 高容量
肺炎
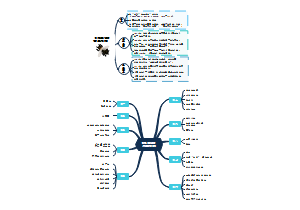
概念(MJ)
指终末气道,肺泡,和肺间质的炎症
病因
1.病原体的侵入 2.集体防御机制降低
分类
病因
细菌性(肺炎链球菌,金黄色葡萄球菌等G阳,铜绿假单胞菌等G阴)
病毒性(冠状病毒,腺病毒等)
真菌性
理化因素
患病环境
社会获得性肺炎
医院获得性肺炎
解剖
大叶性肺炎(以肺炎双球菌最常见,病变部位累及部分肺段或整个肺段、肺叶)
小叶性肺炎(起于支气管或细支气管,继而累计终末细支气管或整个肺段,片状或大片状阴影)
间质性肺炎(条索状阴影)
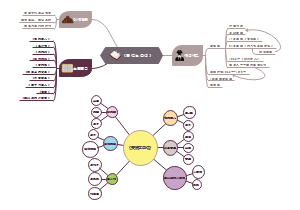
诊断要点
确定肺炎诊断
症状和体征
起病急
咳嗽咳痰,呼吸困难,发绀
肺实变体征,湿啰音
实验室及其他检查
血常规
胸部X线
评估严重程度(肺炎诊断标准)
需要行气管插管,行机械通气治疗
脓毒血症休克经积极液体复苏后仍需要血管活性药物治疗
次要标准:1.呼吸频率≥每分钟30次 2.氧合指数≤250mmHg(400-500) 多肺叶浸润 4.意识障碍或定向障碍 3. 5.血尿素氮(BUN)≥每L 7.14mmol (2.9-7.1) 6.收缩压<90mmHg
符合一项主要标准,三条次要标准即可诊断
确定病原体
治疗要点
1.抗炎治疗(抗生素)
2.对症和支持治疗
3.预防并及时处理并发症
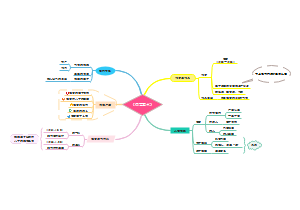
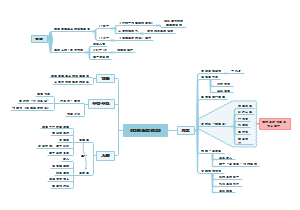
护理评估
1.有无着凉,淋雨,劳累等诱因 2.上呼吸道感染史 3.有无慢阻肺,糖尿病等慢性基础疾病 4.是否吸烟及其吸烟量 5.是否长期使用激素,免疫抑制剂等
健康指导
疾病预防指导
疾病知识指导
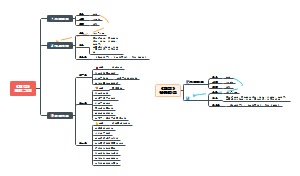
护理诊断及护理措施
1.体温过高
1.病情观察:监测并记录生命体征
2.休息与环境:卧床休息,保持安静,适宜的湿度温度
3.饮食:高热量高蛋白高维生素的流质或半流质食物,多饮水
4.高热护理或口腔护理
5.用药护理:遵医嘱使用抗生素,观察疗效和不良反应
2.清理呼吸道无效
1.病情观察:观察咳嗽咳痰情况,记录痰液的颜色,量和性质。
2.环境与休息,饮食
3.促进有效排痰P24 25
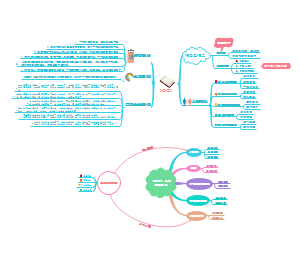
1.深呼吸和有效咳痰:深呼吸是指胸腹式呼吸联合进行,有效咳嗽适用于神志清醒,一般状况良好,能够配合的病人。注意事项:①掌握深呼吸和有效咳嗽的正确方法:病人尽可能采用坐位,先进行深而慢的腹式呼吸5~6次,然后深吸气至馬肌完全下降,屏气3~5秒,继而缩唇,缓慢地经口将肺内气体呼出,再深吸一口气屏气3~5秒,身体前倾,从胸腔进行2~3次短促有力的咳嗽,咳嗽时同时收缩腹肌,或用手按压上腹部,帮助痰液咳出。也可让病人取俯卧屈膝位,借助隔肌、腹肌收缩,增加腹压,咳出痰液。②经常变换体位有利于痰液咳出。③减轻咳嗽时的疼痛:对胸痛不敢咳嗽的病人,应采取相应措施防止因咳嗽加重疼痛
2.气道湿化:适用于痰液粘稠不易咳出者。 注意事项:①防止室息: 治疗后要帮助病人翻身、拍背,以及时排出痰液,尤其是体弱、无力咳嗽者。②避免湿化过度: 对心肾功能不全病人应注意 。温化时间不宜过长,一般以10~20分钟为宜。③控制湿化温度:一般将湿化温度控制在35~37℃,在加热湿化过程中既要避免温度过高灼伤呼吸道和损害气道黏膜纤毛运动,也要避免温度过低诱发哮喘及寒战反应。④防止感染 ⑤避免降低吸入氧浓度: 在给予病人超声雾化吸入时可提高吸氧浓度或改用氧气驱动的喷射式雾化吸入。
3.胸部叩击 该方法适用于久病体弱、长期卧床、排痰无力者。 禁用于未经引流的气胸、助骨骨折、有病理性骨折史、咯血、低血压及肺水肿等病人 每一肺叶叩击1-3分钟,120-180次
4.体味引流:MJ:根据患病部位的不同体位,将支气管开口向上,利用重力作用使肺、支气管内分泌物排出体外的胸部物理疗法之一。 方法:①引流前准备:向病人解释体位引流的目的、过程和注意事项,测量生命体征,听诊肺部,明确病变部位。引流前15分钟遵医嘱给予支气管舒张药(有条件可使用雾化器或手按定量吸入器),备好排痰用纸巾或一次性容器。②引流体位:原则上抬高病灶部位的位置,使引流支气管开口向下,有利于潴留的分泌物随重力作用流入支气管和气管排出。 头部外伤、胸部创伤、咯血、严重心血管疾病和病人状况不稳定者,不宜采用头低位进行体位引流。③引流时间:根据病变部位、病情和病人状况,每天1~3次,每次15~20分钟。一般于饭前进行,早晨清醒后立即进行效果最好。如需在餐后进行,为了预防胃食管反流、恶心和呕吐等不良反应,应在餐后1~2小时进行。④引流的观察:引流时应有护士或家人协助,观察病人有无出汗、脉搏细弱、头晕、疲劳、面色苍白等表现,评估病人对体位引流的耐受程度,如病人出现心率>120次/分、心律失常、高血压、低血压、眩晕或发绀,应立即停止引流并通知医生。⑤引流的配合:在体位引流过程中,鼓励并指导病人作腹式深呼吸, 协助病人在保持引流体位时进行咳嗽,也可取坐位以产生足够的气流促进排痰,提高引流效果。⑥引流后护理:体位引流结東后,帮助病人采取舒适体位,给予清水或激口液漱口。观察病人咳痰的性质、量及颜色,听诊肺部呼吸音的改变
5.机械吸痰 适用于痰液黏稠无力咳出、意识不清或建立人工气道者。可经病人的口、鼻腔、气管插管或气管切开处进行负压吸痰。 注意事项:①每次吸引时间少于15秒,两次抽吸间刷间应大于3分钟②吸痰动作要迅速、轻柔,将不适感降至最低;③在吸痰前、后适当提高吸入氧浓度,避免吸痰引起低氧血症;④严格执行无菌操作,避免呼吸道交又感染。
4.用药护理:抗生素,止咳祛痰药物
3.潜在并发症:感染性休克
1.病情监测 :①生命体征:有无心率加快、脉搏细速、血压下降、脉压变小、体温不升或高热、呼吸困难等,必要时进行心电监护。②精神和意识状态:有无精神萎靡、表情淡漠、烦躁不安、神志模糊等。3皮肤、黏膜:有无发绀、肢端湿冷。④出入量:有无尿量减少,疑有休克应测每小时尿量。⑤辅助检查:有无动脉血气分析等指标的改变。 2. 感染性休克抢救配合:发现异常情况,立即通知医生,并备好物品,积极配合抢救。 1)体位:病人取仰卧中凹位,胸部抬高约20°下肢抬高约30°,以利于呼吸和静脉血回流。 2)吸氧:给于中、高流量吸氧,维持 PaO >60mmHg,改善缺氧状况。 3)补充血容量:快速建立两条静脉通道,遵医嘱补液,以维持有效血容量,降低血液粘滞度,防止弥散性血管内凝血。下列证据提示血容量已补足:口唇红润、肢端温暖、收缩压>90mmHg、尿量>30ml/ h 以上。在血容量已基本补足的情况下,尿量仍<20ml/ h ,尿比重<1.018,应及时报告医生,警惕急性肾损伤的发生 4)用药护理:①遵医嘱输入多巴胺、间羟胺(阿拉明)等血管活性药物。根据血压调整滴速,维持收缩压在90~100mmHg为宜,以保证重要器官的血液供应,改善微循环、输注过程中注意防止药液溢出血管外引起局部组织坏死。②有明显酸中毒时可应用5%碳酸氢钠静脉滴注,因其配伍禁忌较多,宜单独输入。③联合使用广谱抗菌药物控制感染时,应注意药物疗效和不良反应。
4.气体交换障碍:与肺实质炎症,呼吸面积减少有关
5.疼痛:胸痛
6,潜在并发症:胸腔积液,肺不张,呼吸衰竭