导图社区 呼吸系统自用思维导图
- 188
- 14
- 4
- 举报
呼吸系统自用思维导图
内科学呼吸系统思维导图,只包含了一部分。包含内科学呼吸系统:慢性支气管炎、慢性阻塞性肺疾病、马模型肺源性心脏病等。
编辑于2021-09-19 16:57:14- 内科学呼吸系统
- 相似推荐
- 大纲
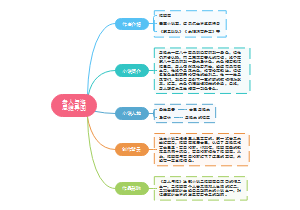
内科学呼吸系统-1
慢性支气管炎
概念
气管支气管黏膜及周围组织的慢性非特异性炎症
症状
咳嗽(白天轻,早晨重,睡前阵发)
咳痰(清晨较多,白色黏液或浆液泡沫状)
喘息 部分伴哮鸣音(早期无,后期加重)
体征
早期无异常,急性发作期肺底部散在干湿啰音,喘息性慢支可有哮鸣音湿啰音
病因和发病机制
吸烟(最主要发病);空气污染;感染(发生发展因素);冷空气;过敏
病理生理
早期发生在小气道常规肺功能检查大多正常,后期通气功能异常肺活量正常
并发症
阻塞性肺气肿,支气管肺炎,支气管扩张
实验室检查
胸部x线,两下肺纹理增粗紊乱,有网状条索状斑点状阴影
肺功能检测,小气道阻塞
血常规,细菌感染中性粒细胞比值增多
痰液培养致病菌
诊断
反复发作咳痰喘,每年至少三个月,连续两年或以上
不足三个月有明显检查依据,x线,肺功能
分型
单纯型
反复咳嗽咳痰,无喘息
喘息型
咳嗽咳痰伴喘息,哮鸣音
分期
急性发作期
一周内出现脓痰,痰量增加,或伴发热,或咳痰喘任意一项加剧
慢性迁延期
不同程度咳痰喘,迁延一个月以上
临床缓解期
症状基本消失或轻微,保持两个月以上
预后
部分可控不影响生活学习,部分发展为慢阻肺,肺心病预后不良
治疗
急性发作期 慢性迁延期
1控制感染;2祛痰镇咳(不宜单纯使用);3解痉平喘;4气雾疗法有助排痰
临床缓解期
疫苗,戒烟,避免有害气体或颗粒
预防
戒烟,锻炼,保暖,改善大气环境
鉴别
课本P13
慢性阻塞性肺疾病 (COPD)
概念
持续存在的气流受限,且气流受限不可逆,进行性发展,主要累及肺部,也可引起其他器官损害
症状
慢性咳嗽(晨间明显,夜间阵咳)
咳痰(清晨多,急性期可有脓性痰)
气短或呼吸困难(典型症状,逐渐加重)
喘息胸闷(重度患者或急性加重期)
体征
早期无异常,后进展出现桶状胸,呼吸浅快,语颤减弱,过清音,呼吸音减弱,呼气延长,可有干湿啰音
病因发病机制
吸烟;职业粉尘和化学物质;空气污染;感染因素(发生发展);蛋白酶-抗蛋白酶失衡;氧化应激增加
病理生理
病理细胞变性,腺体肥大,炎症细胞浸润,气管结构重建。 病生气流受限不可逆
并发症
慢性呼衰,自发性气胸,慢性肺源性心脏病
实验室检查
肺功能检测,判断气流受限主要指标(FEV1/FEC)
支气管扩张实验
胸部X线,特异性不高,用于并发症
胸部CT,不常规
血气分析,判断呼衰及类型
诊断
有吸烟高危因素史,临床症状体征,肺功能检测
必备条件不可逆的气流受限
吸入支气管扩张剂后FEV1/FVC<70%
分级
I级轻度
FEV1/FVC<70%,FEV1>80%预计值,有或无咳嗽咳痰
II级中度
>80%FEV1>50%预计值,其余如上
III级重度
>50%FEV1>30%预计值,其余如上
IV级极重度
FEV1<30%预计值,或<50%预计值伴呼衰心衰
分期
急性加重期
短期内症状加重,痰量增加,可伴发热
稳定期
症状稳定或较轻
治疗
稳定期
戒烟,脱离污染环境
扩张支气管
祛痰
糖皮质激素使用,适用于FEV1<50%预计值并且症状反复加重的患者
长期家庭氧疗,极重症
急性加重期
控制感染,细菌感染,选用敏感抗生素
扩张支气管
控制性氧疗,住院患者,浓度不宜过高
糖皮质激素,住院患者,应用支气管扩张剂基础上
祛痰
预防
戒烟,控制污染,防治感染,定期检测肺功能,增强体质
慢性肺源性心脏病
概念
慢性肺,胸廓疾病或肺血管病变所引起的肺循环阻力增加,肺动脉高压,进而引起右心室肥厚扩大,甚至右心衰竭的心脏病
临床表现
发展缓慢,逐步出现肺心功能不全及其他器官受损
肺心功能代偿期 (包括缓解期)
肺部原发疾病表现
长期咳痰喘,逐步乏力呼吸困难,心悸气促;肺气肿体征,听诊干湿啰音
肺动脉高压和右心室肥大体征
第二心音亢进(提示肺动脉高压),三尖瓣收缩期杂音或剑突下收缩期搏动(右心室肥厚扩大),颈静脉充盈,肋下触及肝下缘
肺心功能失代偿期 (急性呼吸道感染诱发)
呼吸衰竭 (憋悸绀)
低氧血症(缺氧)
胸闷心悸心率加快,紫绀;头晕头痛,烦躁谵妄抽搐昏迷
二氧化碳潴留
头痛多汗,睡眠颠倒,幻觉精神恍惚,烦躁,昏迷甚至死亡
心力衰竭 (肿胀)
右心衰竭为主,症状加重,上腹胀痛食欲不振,少尿
体循环淤血,颈静脉怒张,肝颈静脉反流征阳性,下肢水肿腹水,三尖瓣收缩期杂音(右心室肥大)甚至舒张期奔马律,严重者休克
慢支+COPD
咳痰喘闷
并发症
肺性脑病(死亡首要原因),酸碱平衡失调和电解质紊乱(普遍存在呼酸),心律失常,休克,消化道出血,功能性肾衰竭,弥散性血管内凝血
病因
支气管和肺疾病(慢性阻塞性肺病最常见),严重胸廓畸形,肺血管疾病,神经肌肉疾病
发病机制
肺动脉高压
肺血管器质性病变,功能性改变,肺血管重建,血栓形成,血容量增多血液黏稠度增加
右心功能改变
失代偿,右心室肥大
病理
肺部原发性病变
慢支和COPD的病理变化
肺血管病变
管壁增厚管腔狭窄,毛细血管床破坏减少,肺纤维化,血管变形
心脏病变
右心肥大
实验室检查 (两图一片)
胸部X线检查,心电图检查,心动图检查
肺动脉压测定,血气分析(呼衰),血液检查
诊断
原有肺胸疾病基础上,发现肺动脉高压,右心室肥大体征或右心功能不全症状,排除其他右心病变
出现呼吸困难,颈静脉怒张,紫绀,神经精神症状为肺心病呼吸衰竭
出现下肢或全身水肿,腹胀,肝区疼痛为肺心病右心衰竭
鉴别
冠心病,风湿性心脏病,原发性扩张型心肌病
分期
急性加重期
急性呼吸道感染诱发,有明显呼衰和心衰表现
缓解期
除原发疾病表现,伴有肺动脉高压和右心室肥大体征
预后
常反复急性加重,预后不良,积极治疗可延长寿命
治疗
急性加重期
积极抗炎,控制感染是治疗关键
改善呼吸功能,抢救呼吸衰竭,采取综合措施
纠正心力衰竭,适当选用利尿剂和强心剂和血管扩张剂
控制心率失常
糖皮质激素应用,前提要有效控制感染
处理并发症,肺性脑病,电解质紊乱,酸碱平衡失调,出血休克等
缓解期
呼吸锻炼,增强机体免疫力,家庭长期氧疗
预防
关键是防止COPD的发生发展,避免吸烟,避免吸入有害粉尘烟雾气体,预防呼吸道感染
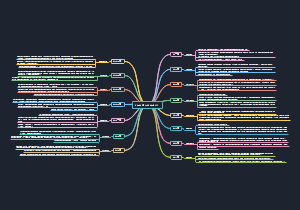
呼吸系统疾病-2
支气管哮喘
概念
多种炎症细胞介导的气道慢性炎症 常存在气道高反应性和广泛可逆的气流阻塞
症状
有前驱症状,持续几秒到几分钟出现典型表现
反复发作的喘息,呼气性呼吸困难,胸闷,咳嗽,常在夜间和清晨发作
体征
哮鸣音(最具特征),肺过度充气,严重发作时三凹征
病因发病机制
变态反应
释放炎症介质
气道炎症
最重要的发病机制,导致气道高反应性和气道弥漫可逆阻塞的病理基础
神经受体失衡
气道对刺激因子反应性增高
病理
大量嗜酸性粒细胞在气道浸润,非特异性炎症,早期可逆,后期出现气道重建
实验室检查
血常规,痰液检查
嗜酸性粒细胞
肺功能检查
FEV1占预计值百分比最可靠,PEF呼气峰流速最方便,缓解期可恢复
必要时可做支气管舒张和激发试验呈阳性
免疫学过敏原检测
IgE可升高两倍以上
胸部X线检查
肺透亮度增加,呈过度充气状态
血气分析
诊断
符合1-4条或4、5条即可
1反复发作喘息气急胸闷咳嗽,多有诱因 2发作时双肺有哮鸣音,呼气延长 3症状可自行缓解或治疗缓解
4除其他疾病引起的喘息气急咳嗽胸闷 5症状不典型者,支气管激发实验阳性,支气管扩张实验阳性,昼夜PEF变异率>20%,至少一项阳性
鉴别诊断
心源性哮喘,COPD,支气管肺癌
严重度分级
分四级,危重级不能讲话意识模糊,嗜睡
分期
急性发作期
咳嗽气喘呼吸困难明显,要用平喘药
非急性发作期 (慢性持续期)
不同程度不同频率的出现喘息咳嗽胸闷,肺通气功能下降
预后
大多良好,少数可并发肺气肿肺心病
治疗
无特效治疗方法,长期规范化治疗
脱离变应原最有效
药物治疗吸入疗法
危重哮喘处理
氧疗与辅助通气
解痉平喘
纠正水、电解质、酸碱平衡紊乱
控制感染
使用糖皮质激素
重症患者要注意对症处理
非急性发作期
加强锻炼增强体质,注射疫苗
肺炎
概念
终末气道,肺泡腔及肺间质等内在肺实质的急性炎症,由多种原因引起
分类
解剖
大叶性(肺泡性)
小叶性(支气管性)
间质性肺炎
病因
感染性肺炎,主要是细菌感染
理化性肺炎,放射线药物毒气
变态反应性肺炎,过敏性
患病环境
社区获得性肺炎,主要是肺炎球菌
医院内获得性肺炎,主要继发于原发疾病危重患者
肺炎链球菌肺炎 (本章介绍)
概念
肺炎链球菌引起的急性肺部感染,是最常见的社区获得性肺炎
症状
突然发病,寒战高热,胸痛,咳嗽,咳铁锈色痰,呼吸困难,胃肠道症状,寒冬早春多发于青壮年
体征
肺实变体征,口唇疱疹
病理
充血期
肺泡毛细血管扩张充血
红色肝样变期
红细胞渗出
灰色肝样变期
白细胞吞噬细胞积聚
消散期
炎症消散,肺泡重新充气 一般不引起组织结构破坏
并发症
严重败血症毒血症易发生感染性休克
实验室检查
血常规,中性粒细胞多,核左移
病原学检查,痰涂片见双球菌
胸部X线检查
诊断
症状体征加胸部X线
鉴别诊断
干酪性肺炎,其他病原菌引起的肺炎,肺癌,急性肺脓肿,胸膜炎,肺梗死
治疗
一般治疗
休息保暖,多饮水,易消化食物,防止休克,补液
对症治疗
物理降温,吸氧,化痰止咳,疼痛时小量镇痛,严禁用抑制呼吸的镇静药(吗啡等)
诊断首选青霉素G
诊断首选青霉素G
感染性休克处理
一般,保暖、物理降温、吸氧
补充血容量,先给右旋糖酐40、复方氯化钠溶液
纠正水、电解质、酸碱平衡紊乱,输液不宜过快,纠正代酸
糖皮质激素使用,血管活性药物使用,积极抗炎,防治心肾功能不全
预防
锻炼身体,避免诱发因素淋雨受寒,疲劳酗酒,预防感染,疫苗
慢性呼吸衰竭
概念
外呼吸(通气换气)功能严重障碍,导致缺氧,伴或不伴二氧化碳潴留,引起一系列生理功能和代谢紊乱
分类
急慢性
I型呼衰 低氧血症
换气功能障碍所致,缺氧不伴二氧化碳潴留
II型呼衰 高碳酸血症
通气功能障碍所致,缺氧伴二氧化碳潴留
临床表现
呼吸困难,紫绀(典型体征,但不一定),神经精神症状,血液循环系统表现,消化系统泌尿系统,酸碱失衡,电解质紊乱
病因
支气管,肺疾病(COPD最常见),肺血管疾病,胸廓胸膜疾病,神经肌肉疾病
发病机制
肺泡通气不足,通气血流比例失调,弥散障碍,耗氧量增加
病理生理
主要是缺氧,伴或不伴高碳酸血症
实验室检查
动脉血气分析
代偿性呼酸,PaCO2升高,pH正常
失代偿性呼酸,Pa CO2正常,pH<7.35
肺功能检测
判断通气功能障碍性质
胸部影像学检查
了解原发病
纤维支气管镜
诊断
病史
有COPD或其他病史,或有诱因如肺部感染
临床表现
缺氧和二氧化碳潴留的临床表现
动脉血气分析
I型呼衰,PaO2<60mmHg,PaCO2正常或下降
II型呼衰,PaO2<60mmHg,同时PaCO2>50mmHg
治疗
保持呼吸道通畅
清除呼吸道分泌物,解除支气管痉挛,建立人工气道
氧疗 纠正缺氧状态
吸氧浓度,保证PaO2迅速提高到60mmHg或血氧饱和度90%以上,尽量降低吸氧浓度
浓度控制在25-33%之间,I型不宜超过40%,II型不超过33%
PaCO2超过80mmHg时,呼吸中枢兴奋依赖缺氧刺激,如果高浓度吸氧导致解除缺氧刺激,呼吸抑制加重病情,因此II型呼衰必须控制吸氧浓度
给氧方式,鼻导管或面罩吸氧,浓度=21+4*氧流量(L/min)
增加通气量 改善二氧化碳潴留
气道通畅应用呼吸兴奋剂,或机械通气
控制感染
感染是急性呼衰加重的常见诱因
纠正酸碱平衡失调 和电解质紊乱
呼酸
改善通气,排除二氧化碳
呼酸合并代酸
通气,pH<7.25考虑静脉补碱
呼碱
降低机械通气量
呼酸合并代碱
改善通气,补钾
糖皮质激素
防治消化道出血
治疗休克
其他对症治疗
预防
积极防治慢性呼吸系统疾病,体育锻炼,防感冒感染,家庭长期氧疗