导图社区 儿童脓毒症指南解读
- 204
- 3
- 0
- 举报
儿童脓毒症指南解读
儿童脓毒症指南解读导图,介绍了指南简介、指南内容、新版脓毒症临床实践管理流程等,希望水帘洞内容对你有所帮助!
编辑于2021-11-04 23:39:50- 儿童脓毒症
- 指南解读
- 相似推荐
- 大纲
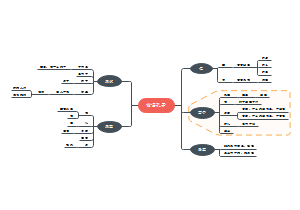
脓毒症指南
2020拯救脓毒症运动国际指南
指南简介
指南证据评级
强推荐(推荐)
利大于弊
弱推荐(建议)
利稍大于弊
利大于弊但证据弱
利益与风险相近
最佳实践声明(实践)
专家认为合适但没有证据
针对人群
婴儿、学龄儿童、青少年,不包含胎龄小于37周的早产儿,但包含足月儿
脓毒症定义
SIRS(保留)
(2005)4条中至少2条,其中一条为体温或白细胞总数,儿童年龄相关指标
感染
(2005)证实或可疑的病原微生物侵入
脓毒症
宿主对感染的反应失调引起的危及生命的器官功能障碍
严重脓毒症
(2012)脓毒症诱导的器官功能障碍或组织低灌注
脓毒性休克
为严重感染导致的心血管功能障碍
低血压
需要血管活性药
灌注异常
脓毒症诱导的低灌注
(2012)感染诱导的
低血压
乳酸升高
或尿少
SAOD(脓毒症相关器官功能障碍)
严重感染导致的心血管和或非心血管器官功能障碍
重点
早期识别
感染控制
循环稳定
器官支持和保护
指南内容(与以往版本的异同)
相同而未提及,继续参考2012指南
儿童定义
初期复苏
镇静镇痛与肌松
设定护理目标
治疗重度
选择性消化道去污
关于抗生素治疗
免疫抑制和多重耐药感染高风险儿童抗生素治疗方案
优化剂量
疗程7-10d,可延长
病毒性脓毒症
伪膜性肠炎
中毒性休克综合征
4个指南均明确否认小剂量多巴胺的肾脏作用
治疗终点
氢化可的松的剂量及疗程
甲状腺病态状态
肠内营养禁忌症
血小板输注指征
10*10E9/L具有明显出血风险,20*10E9/L有活动性出血、手术或侵入性操作需>50*10E9/L
未明确的问题
儿童复苏目标
脓毒症的筛查、诊断和系统管理(4条)
系统筛查
急性不适症状的患儿实施系统筛查(建议)
(2012)建议采用中心静脉血氧饱和度(ScvO2)和心指数(CI)
高低危
疑似脓毒症性休克的SAOD患儿,不能根据血乳酸区分高危或低危组(推荐)
血培养
在不显著延误抗感染治疗的前提下,抗微生物治疗前留取血培养(实践)
管理
对脓毒症休克或SOAD患儿的管理应执行相应的方案/指南(实践)
抗微生物治疗
10条
治疗开始时间
脓毒性休克:1h内尽快(推荐)
SAOD不伴休克:3h内尽快(建议)
抗菌谱(实践)
经验性采用一种或多种广谱的
明确药敏后
经验性窄谱
未明确
使用窄谱或停用抗生素的考虑因素
临床表现
感染部位
宿主高危因素
经验性治疗疗效
感染学家和微生物学家的意见
关于免疫抑制或多重耐药(建议)
无免疫抑制或多重耐药高危因素
不建议同一维生素多药协同
除高度怀疑或确诊B族链球菌感染
伴免疫抑制或多重耐药高危因素
诊断或怀疑SOAD或脓毒性休克时,经验性联合用药
使用剂量与调整(实践)
剂量应基于药物动力学/药效学原理和药物特点优化
每日评估以指导降阶梯治疗
第一个48h后,评估是否继续使用抗生素和调整疗程
根据
微生物学结果
疗效
感染源清除等
感染源控制(2条)
感染灶
如果感染灶可控,应尽快采取干预措施(实践)
血管植入物
移除引起脓毒症或脓毒性休克的血管内植入物(推荐)
如果是可能的感染灶
视病原和外科手术的利弊而定
液体复苏(7条)
能实施重症监护单位
对脓毒性休克或SAOD行初始液体复苏(建议)
第1小时给予多达40-60ml/kg的液体推注(每次10-20ml/kg)
停止推注时机
滴定至目标心输出量
出现液体超负荷
缺少重症监护的医疗单位
如果患儿不存在低血压,给予维持输注而非推注(推荐)
如果存在低血压,第1小时给予累计40ml/kg液体推注(每次10-20ml/kg)
停药时机
滴定至目标心输出量
出现液体超负荷时
评估指标
强调任何情况下液体复苏均需要反复评估(建议)
心输出量
血乳酸水平
高级监测(如有)
液体超负荷
肺水肿新出现
加重的肝肿大
应限制液体进一步推注
复苏液体
初始复苏使用晶体液;采用平衡盐液/缓冲液(建议)
非白蛋白
非生理盐水
快速复苏不推荐使用羟乙基淀粉和明胶(推荐)
血流动力学监测(4条)
动脉压
是否将目标平均动脉压定在P5或P50(尚无推荐)
对于脓毒症休克和SAOD
临床实践中医生一般将目标平均动脉压定在同年龄P5-P50之间或大于P50
冷暖休克
不能仅根据床旁临床征象将脓毒性休克患儿归类为暖休克或者冷休克
监测指标
指导脓毒性休克和SAOD患儿的液体复苏可使用以下指标(建议):
临床体征
高级血流动力学
心输出量/心指数
外周血管阻力
ScvO2
血乳酸水平变化趋势
乳酸
血乳酸水平持续升高可能提示血流动力学复苏不充分
血管活性药物(6条)
一线药物
尚不能对脓毒性休克的患儿使用的一线血管活性药物进行推荐
临床实践中应根据以下选择
个人经验
患儿因素
当地医疗状况
非多巴胺
建议选择肾上腺素或去甲肾上腺素而非多巴胺作为治疗脓毒性休克的一线血管活性药(建议)
多巴胺
无法获得肾上腺素或去甲肾上腺素时,可将多巴胺作为一线血管活性药物,由外周或中心静脉给药
如果需要大剂量儿茶酚胺(建议)
可添加血管加压素
进一步滴定儿茶酚胺
但起始血管加压素最佳阈值尚未达成共识
变力扩血管药(米力农等)
尚不能对脓毒性休克和心功能障碍的患儿使用的变力扩血管药提出推荐
临床实践中尽管已使用其他血管活性药,也使用变力扩血管
给药途径
尚无法推荐脓毒性休克患儿岁是否可以通过外周血管通路给予初始血管活性药物
临床实践中如果中心静脉不易开放,经常有时通过外周静脉(或骨髓通路)给予稀释的血管活性药物及液体复苏
机械通气(10条)
插管
尚不能确定难治性休克是否需要插管,即以下情况:
脓毒性休克患儿
且液体复苏无效
且儿茶酚胺抵抗
临床实践中不伴呼吸衰竭的此类患儿通常气管插管(推荐)
无创
脓毒症诱导的PARDS尝试无创通气,并反复评估的情况需:
无明确气管插管指征
且对初始复苏有反应
高PEEP
PARDS患儿使用高PEEP,但儿童高PEEP的精确值尚未确定
一些研究提倡ARDSnet提供的PEEP-FiO2关联表设置合理PEEP
肺复张
发生PARDS和难治性低氧血症是否进行肺复张尚不确定
如果考虑肺复张
PEEP递增法优于持续肺膨胀法
肺复张前必须仔细监测肺复张耐受性
俯卧位通气
严重PARDS时建议尝试俯卧位通气,如果可耐受,每天至少俯卧12h(建议)
NO
不推荐常规吸入
建议作挽救性治疗(建议)
其他氧疗策略优化仍无效
合并PARDS
合并难治性低氧血症
高频振荡通气
尚无推荐对脓毒症诱导的PARDS采用高频或常规机械通气
临床实践中,对严重PARDS和难治性缺氧,可用可不用
依托咪酯
脓毒性休克或SAOD患儿气管插管时不使用依托咪酯
可考虑使用神经肌肉阻滞剂(建议)
但疗程不定
大部分研究推荐在发生ARDS后治疗24-48h
激素(2条)
氢化可的松
液体复苏和血管加压药物治疗后血流动力学稳定的不建议静脉氢化可的松治疗
但血流动力学仍不稳定者使用或不使用均可以(建议)
内分泌和代谢(5条)
胰岛素
不再推荐使用胰岛素维持目标血糖在140mg/dl(7.8mmol/L)或以下
血糖
目前仍无法对脓毒性休克或SAOD患儿的血糖范围给出推荐
临床实践中,目标血糖低于180mg/dl(10mmol/L)已达成共识
下限未达成共识(应避免低血糖脑损伤)
血钙
无法对脓毒性休克或SAOD患儿是否维持正常血钙水平给出建议
临床实践中,需要血管活性药物维持的脓毒性休克患儿常将血钙维持正常水平
左旋甲状腺素
合并正常甲状腺病态状态(euthyroid sick syndrome甲状腺病态综合征)时不常规使用
退热
对于发热,可使用退热治疗也可以观察姑息治疗(弱推荐,证据疾病中等)
营养(14条)
肠内营养
早期是否全量目前尚无法提供推荐意见
对象:无肠内营养禁忌症的脓毒症休克或SAOD患儿
方案1:早期采用低热卡的肠内营养,逐渐过渡到全量肠内营养
方案2:早期即采用全量肠内营养
时机
临床实践中倾向于入院后48h内接受早期肠内营养支持治疗,逐步增加至营养目标
血管活性药
应用血管活性正性肌力药物时不需要暂停肠内喂养
血流动力学充分复苏后,如不再需要增加血管活性药剂量或开始减量的脓毒性休克患儿,不是肠内喂养的禁忌症
首选
作为脓毒性休克或SAOD患儿首选胃养方法,入住PICU的前7d可以不给予场外营养(建议)
脂肪乳
脓毒性休克或SAOD患儿(以下均是)
不建议补充特殊脂肪乳剂(建议)
胃残留量
不常规检测胃残留量(建议)
幽门后喂养
无肠内喂养禁忌症时使用胃管而非幽门后喂养(建议)
促胃肠动力药
喂养不耐受时不常规使用促胃肠动力(建议)
特殊补充
不建议使用硒制剂、谷氨酰胺、精氨酸、锌制剂、抗坏血酸(VitC)、硫胺素治疗(建议)
维生素D
不要快速纠正维生素D缺乏(建议)
血液制品(4条)
红细胞
脓毒性休克或SAOD如血流动力学稳定,Hb≥70g/L则不建议输注红细胞
2018血流动力学稳定定义:平均动脉压高于同龄参照值均值-2SD
对血流动力学不稳定的脓毒症休克危重患儿,暂无红细胞输注阈值推荐
血小板
血小板减少的非出血性脓毒性休克或SAOD,不要仅依据血小板水平进行预防性血小板输注
血浆
脓毒性休克或SAOD和凝血功能异常的非出血患儿,不预防性血浆输注
血浆置换、肾脏替代、体外生命支持(6条)
血浆置换
脓毒性休克或SAOD而无TAMOF(血小板减少相关多器官功能衰竭)的患儿,不建议使用血浆置换
合并TAMOF的患儿,不建议或反对使用
CRRT
液体限制和利尿剂治疗无反应时,使用CRRT来预防和治疗液体超负荷
但不建议采用高容量血液滤过而采用标准血液滤过方式
ECMO
脓毒症诱导的PARDS和难治性低氧,建议使用VVECMO
只有在其他治疗无效的脓毒症休克患儿使用V-A ECOM作为挽救性治疗
免疫球蛋白(1条)
脓毒性休克或SAOD患儿,不建议常规静脉注射丙种球蛋白治疗,不过患儿可能会从中受益
预防(2条)
应激性溃疡
除高危儿外,脓毒症休克或SAOD危重患儿,不常规预防应激性溃疡,但某些高危儿可能从中获益
当“临床重要出血”发生率约为13%时,应激性溃疡的预防有益
临床重要出血指显著出血,同时具备
24h内胃肠道出血导致收缩压或舒张压下降≥20mmHg
24h内血红蛋白降低3g/L或以上
深静脉血栓
脓毒性休克或SAOD重症患儿,不常规进行深静脉血栓预防(机械或药物治疗)
但特定人群预防的潜在获益可能会超过风险和成本(弱推荐,证据级别低)
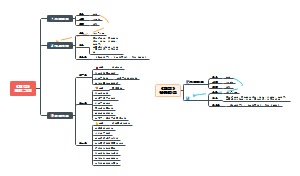
新版脓毒症临床实践管理流程
脓毒症的集束化治疗观念
①快速识别
②快速循环稳定
液体复苏
血管活性药
正性肌力药
体外生命支持
③微生物学处理
病原学识别
病灶清除
抗微生物治疗
其他:各系统治疗等
2020版指南儿童流程
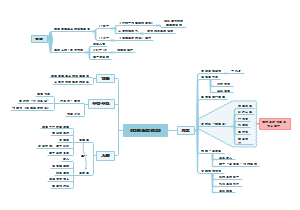
儿童初始复苏流程
脓毒症儿童系统筛查
脓毒性休克
初步识别脓毒性休克的1h内
开放静脉通道
留取血培养
开始经验性广谱抗感染治疗
测量乳酸
如果存在休克开始液体推注
如果休克持续存在,开始使用血管活性药
可疑脓毒症
初步怀疑脓毒症的3h內
评估脓毒症相关器官功能障碍
同上↑1h
持续再评估
呼吸支持
评估PARDS
感染源控制
液体和血管活性药滴定
如果休克持续存在,进行高级血流动力学监测
管理要点
难治性休克使用或不使用氢化可的松
营养支持
避免低血糖
抗感染管理
难治性休克后氧疗或机械通气失败(在解决了其他导致休克及呼吸衰竭的原因后)使用VV或VA-ECOM
儿童液体及血管活性药-正性肌力药物管理流程
脓毒性休克
有重症监护的医疗系统
异常灌注伴或不伴低血压
若无液体过负荷10-20ml/kg IV(按理想体重算)
重复评估,考虑再推注直至休克逆转或液体过负荷
评估心功能
若心肌功能障碍考虑肾上腺素
若40-60ml/kg后仍持续休克或液体过负荷,考虑肾上腺素/去甲肾上腺素
无重症监护的医疗系统
异常灌注不伴低血压
不要推注,除非脱水表现并持续液体丢失(如腹泻)
开始液体维持
密切监测血流动力学
考虑血管活性-正性肌力药物
异常灌注伴或不伴低血压
若无液体过负荷10-20ml/kg IV(按理想体重算)
重复评估,考虑再推注直至休克逆转或液体过负荷
评估心功能
若心肌功能障碍考虑肾上腺素
若40ml/kg后仍持续休克或液体过负荷,考虑肾上腺素/去甲肾上腺素
无重症监护的医疗单位低血压定义
年龄<12个月收缩压小于50mmHg,1-5岁<60mmHg,>5岁<70mmHg
或存在WHO定义的所有3个标准:肢体寒冷,毛细血管再充盈时间长于3s,脉搏细/速
休克逆转,灌注改善后
勿过多液体
维持液体
监测休克反复的体征和表现