导图社区 脑桥听神经瘤
- 53
- 0
- 0
- 举报
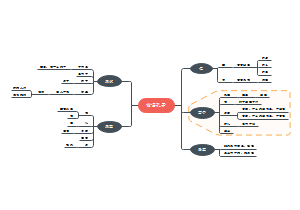
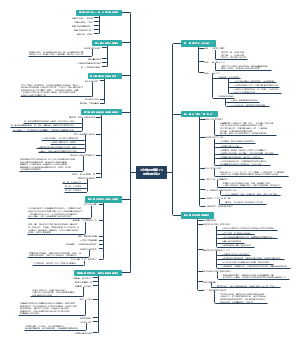
脑桥听神经瘤
听神经瘤位于桥脑小脑角,后颅凹有脑干,又是脑脊液循环通路。受损神经:听神经、面神经、舌咽神经。
编辑于2022-02-13 20:28:29- 神经瘤
- 相似推荐
- 大纲
脑神经良性肿瘤 (听神经瘤)
定义
听神经瘤位于桥脑小脑角,后颅凹有脑干,又是脑脊液循环通路。
受损神经:听神经、面神经、舌咽神经。
匹配分值 操作项目
o1.保守治疗(含简单操作)
o2.立体定向γ放射治疗
o3.颅神经病损切除术
o4.三叉神经病损切除术
o5.经迷路内听道听神经瘤切除术+面神经解剖术
o6.经迷路内听道听神经瘤切除术
o7.听神经瘤切除术
o8.硬脑膜补片修补术+听神经瘤切除术
o9.颅骨骨瓣修补术+硬脑膜补片修补术+听神经瘤切除术
o10.脑病损切除术
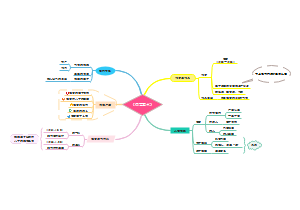
入科宣教 评估内容
o询问患者癫痫发作史、家庭史、 健康史、核酸史、过敏史、吸烟史
o2.询问患者文化程度、职业;
o3.询问患者眼睛是否能闭合;
o4.询问患者嘴角是否歪斜;
o5.询问患者咀嚼是否有力;
o6.询问患者每日是否食欲;
o7.询问患者术前说话是否有嘶哑;
o8.询问患者是否能分辨味道, 存在味觉丧失不;
o9.询问患者面部是否痛疼;
o10.询问患者面部是否对疼痛 存在感觉障碍;
o11.询问患者面部是否经常感觉发麻;
o12.询问患者是否存在听力障碍, 粗筛双耳听力是否对等。
入科评估
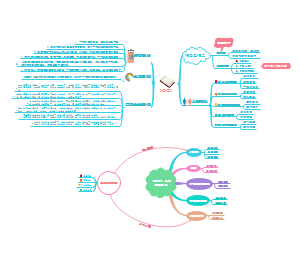
o术后麻醉或者昏迷患者
(1)评估结膜反射:使用棉絮上下刺激患者睫毛, 观察患者是否能快速做出闭眼动作。
(2)评估角膜反射:患者眼睛睁开时或者辅助患者睁眼, 使用棉絮轻扫患者角膜,观察患者眼球是否转动。
(3)观察患者眼睑是否能闭全。
(4)吸痰或者刺激患者,评估患者咳嗽能力。
评估脑干/脑桥
(5)观察患者颜面部是否对称。
(6)口角是否存在歪斜。
评估面神经
o清醒患者入科后评估
观察患者双眼是否能正常闭合。
角膜反射:患者向上注视,使用棉签由角膜 外缘轻触患者角膜,观察患者直接反射和间接 反射,方法如瞳孔观察。如患者直接反射消失、 间接反射存在,患者可存在面神经瘫痪。
评估 共济运动:
① 指鼻试验:嘱患者以食指的指端, 从一定的距离处指触患者自己的鼻尖, 可从不同方向以不同速度进行。如果有 障碍则表现动作拙劣、摇晃、急促、不 准、甚至根本指不着鼻尖。
② 跟膝胫试验:患者平卧,嘱其抬高 一侧下肢,屈曲膝关节,将该足跟准确落 于另一侧膝盖处,然后循胫骨嵴向下移动。
③ 指物试验:嘱患者伸直上肢,用食指 去碰检查者放置其面前的手指或叩诊锤或其 他物品,然后闭目继续做动作,正常者极易 准确作出。有前庭疾患者,常常指向目的物 品外侧。
评估患者咳嗽能力,鼓励患者咳嗽。
评估脑干/脑桥
粗筛听力测试:站在患者左右两侧,用同等音频的声音测试, 询问患者听到的声音是否对等。同等音频声音可采用电子产品录音 测试。
评估听神经
让患者完成皱眉、抬前额、闭眼、露齿鼓腮等动作,观察面部是 否对称,在鼓腮时,还要额外评估患者嘴角是否存在漏气。
评估患者吞咽功能。
采用洼田饮水测试洼田饮水评估期间 除了看患者是否存在呛咳、还需要看 患者喝水时是否存在嘴角流涎。
① 评估方法:患者端坐,喝下30毫升温开水, 观察所需时间和呛咳、喉结上抬情况。
② 等级
o1级(优)能顺利地1次将水咽下。
o2级(良)分2次以上,能不呛咳地咽下。
o3级(中)能1次咽下,但有呛咳。
o4级(可)分2次以上咽下,但有呛咳。
o5级(差)频繁呛咳,不能全部咽下。
评估患者声音是否有嘶哑:倾听患者说话声音,询问患者之前说话声音。
评估患者咀嚼力,让患者做咀嚼动作,观察患者咀嚼是否有力,动作对称。
评估面部感觉:询问患者面部是否存在麻木感觉,使用棉签木头一侧,轻轻在患者脸颊滑动,询问患者是否能感受到疼痛感觉。
评估面神经
评估患者咽反射:使用压舌板轻接触患者咽壁能否引起呕吐反射。
评估患者味觉:准备5%葡萄糖和0.9%氯化钠,嘱患者伸舌,让舌尖分别接触糖水或者盐水,告知患者所接触的液体,咨询患者是否知道当时接触的是糖水或盐水,或者询问患者接触液体的味道。然后以棉签蘸试液涂于半侧舌面,范围不超舌前2/3,问患者能否品出味道。来回交替测试,每次测试前后都需要漱口。
评估舌咽神经
术前准备护理
o1.建立围手术护理记录单及术前核查表,重点查患者传染疾病、凝血功能、心电图、胸部影像学片、颅内影像学片。
o2.予头部备皮,做好手术标记。天冷时,头部予戴帽。
o3.女性病人月经来潮,一定报告医生,以免导致术中出血不止。
o4.行“经迷路手术者”,需使用酒精棉球或者纱布、或者点尔康消毒湿巾清洁外耳廓、外耳道皮肤。
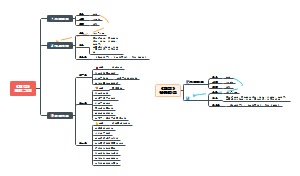
护理
o1)入科患者床头角度30°。
o2)评估患者意识情况,按照意识障碍程度分级, 分为:嗜睡、昏睡、浅昏迷、深昏迷。
① 嗜睡:意识障碍早期,患者持续 处于睡眠状态,可被刺激容易唤醒, 并且回答正确,刺激停止后又入睡。
② 昏睡:需要强烈刺激才能唤醒, 此时患者已无法回答正确,或者无语 言反应,刺激停止,又立即沉睡。
③ 浅昏迷:不被外界唤醒,但对光 反射、角膜反射存在。
④ 深昏迷:对刺激无任何反应。
⑤ 目前科室采用格拉斯分值累计评估 患者意识状态,而格拉斯最初使用来评估 颅内损伤程度,缺少对中脑、脑桥评估, 而桥脑的患者可以采用FOUR量表评估。
FOUR量 表评估
o3)观察患者瞳孔、角膜反射(回看患者入科评估)。 瞳孔评估内容:
① 瞳孔直径:正常瞳孔直径约3-4mm, <2mm,称之为瞳孔缩小,1mm,称之为 针尖样瞳孔,>4mm,称之瞳孔散大。
② 对光反应的灵敏度:分为灵敏、迟钝、无反应。
③ 对光的直接反射、间接反射。
o4)监测患者体温。如患者发热,而患者白细胞、PCT结果未升高,一般是由中枢导致发热。采用冰帽、冰毯物理降温为最优策略,降温时,需给患者四肢保暖。降温期间,不能诱导低体温发生,当体温过低时。此外术后回室,发现患者体温低于36℃时(轻度低体温:34-36℃,中度低体温:30-34,严重低体温:≤30℃),应立即复温,因当患者处于低体温时,氧和血红蛋白移位,氧需求增加,为了掩盖低血容量,血管会进一步增加。在复温过程中,患者在体温在开始升高前会有体温的下降,这不意味第一次体温读数不准,相反它是另一种现象,称为“再下降”发生在低体温患者复温过程中。
o5)因术中、术后可能发生脑干损伤或者水肿,而脑干是生命中枢、呼吸中枢,在护理中应紧密观察患者呼吸,呼吸观察中需要注意频率、胸廓起伏,呼吸形态。
① 常见异常呼吸形态:库斯库尔式呼吸、换气不足、陈-施呼吸、毕鼻呼吸、呼吸困难等,在桥脑肿瘤患者,需重点关注陈-施呼吸。
呼吸形态
呼吸形态
② 需要轴线翻身。
③ 无人工气道或者麻师已把插管回我科的患者, 需评估患者是否存在上气道梗阻,如:三凹征( 锁骨上窝凹陷、胸骨上窝凹陷、肋间隙凹陷)、 鼾声、喉鸣音,及早报告医生,留置鼻咽通气管。
④ 床旁备插管箱、呼吸机。
o6)眼睑闭合不全者、角膜反射异常、眼球运动减弱等者, 告知家属购买眼罩,报告医生开眼药水、眼膏。护理如下:
① 使用蝶形胶布辅助眼睛闭合,蝶形胶布使用时, 先清洁眼部分泌物或已完成滴眼药水/涂眼膏,先贴上 眼睑,再把眼睛闭合上后,最后贴下眼睑。
② 佩戴眼罩。
③ 白天滴眼药水、夜间滴眼膏。
o7)头部敷料护理:
① 评估敷料固定情况,是过松还是过紧。
② 评估敷料是否存在渗血、渗液情况, 渗血、渗液的面积大小,需使用马克笔标记, 渗血、渗液新鲜程度,如果是持续或者进行 性新鲜渗血,需要立马报告医生,此时患者 颅内可能已在出血。
③ 医生予头部伤口换药时,需在旁协助, 观察切口愈合情况。
a.甲级愈合,用“甲”代表,是指愈合优良, 没有不良反应的初期愈合。
b.乙级愈合,用“乙”代表,是指愈合欠佳, 愈合处有炎症反应,如红肿、硬结、血肿、积液 等但未化脓。
c.丙级愈合,用“丙”代表,是指切口化脓,需切开引流。
④ 评估有无压力性损伤。
o8)口腔护理:除常规评估患者牙齿情况,还需要重点评估患者口腔黏膜情况,口角是否常有流涎,有的,需要帮助患者清理。
o9)人工气道护理:
① 评估患者咳嗽能力。
② 评估患者咽反射能力。
③ 评估痰液粘稠度。
④ 听诊排痰、吸痰。
⑤ 管理气囊压力。
o10)大便管理:大便及早干预,不让患者用力排便,以免增加颅高压,可以使用轻泻剂或者开塞露。
o11)引流管:
脑室引流管:
① 遵嘱设置引流管高度,仰卧/平卧的基线 是以耳珠或者耳屏,侧卧位时基线是以正中矢状线。
② 使用3M胶布无张力、高举平抬固定,固定 时引流管无扭曲、受压,固定位置尽量避免在纱布、 网套,首选皮肤。
③ 通过脑脊液液面波动、引流液滴出来判断引流管 通畅性,如无,可将引流管放置低位,观察有无波动 或者是否有脑脊液流出,仍无,需要报告医生。
④ 脑脊液颜色分为血性、淡血性、黄色、淡黄色、 清亮。一般术后1-2天,脑脊液为血性、或者红色, 随着时间推移,颜色会慢慢由血性的红色转为黄色, 最后为清亮。如果脑脊液为鲜红色或者逐渐加深, 证明颅内在出血,需要立马报告医生。
⑤ 正常脑脊液是无色、透明的,如果伴有混浊、 絮状物,证明颅内是存在感染,需报告医生。
⑥ 正常人每天可产生约500ml脑脊液,因此一般 脑脊液引流不超过500ml,多数控制在200ml/d, 引流速度平均<15-20ml/h。引流过度时,会引发 硬膜下或者硬膜外血肿、积液等,引流速度过快, 可出现桥静脉破裂。速度与量的估算,可参考尿液 速度估算。
⑦ 在翻身、移动、摇床时需要夹闭引流管,以 防引流液逆行,引发感染。
⑧ 颅内压:无ICP探头时,可以通过脑室引流管 的液体换算颅内压7.5mmHg=10.2cmH2O。
o12)立体定向γ放射治疗:脑立体定向术即利用空间一定的立体定位原理,先求出目标点(即脑内某一解剖结构或病变)在颅内的坐标(X、Y、Z三维坐标系)以定出它的精确位置,再借用立体定向仪,将立体定向术专用特殊器械与装置,导入颅内,使之达到目标点,再对目标点进行外科处理。术后护理观察:头痛、恶心、呕吐等颅高压症状,观察术区皮肤,是否有器械压力性损伤。