导图社区 格局
- 827
- 106
- 16
- 举报
格局
从八十楼往下看,全是美景,从二楼往下看,全是垃圾。人若没有高度,看到的全是问题,人若没有格局,看到的全是鸡毛蒜皮。
编辑于2020-09-10 14:44:09- 格局
- 相似推荐
- 大纲
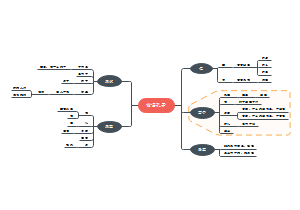
格 局
格局的形成
时代不仅造英雄,还会造就新格局
由“陌生就有风险,专注自己的特长”转变成为“不断尝试新的可能,不会就去学”。在这个时代谁都不要妄图一劳永逸。
学会理财,你以为存钱是保障,但看不见的通过膨胀已经把你的钱贬得一文不值。
选择有时比努力更重要,学会分清朝阳行业和夕阳行业。例如:昔日的报纸行业和现在电视传媒。
“出身即格局”是一个有前提的真命题
“存在即合理”格局是动态的,出身即格局是一个有前提的真命题,前提包括个人的努力程度,时机,坚强的程度。
出身好的孩子,天生就带自信,他们相信自己早晚会成功。/成长的环境顺风顺水,很少遭受挫折。社会的竞争,他们也难免失败,然而出身为他们留了后路,因此他们不会选择坚持下去。
出身不好的孩子,无论表面多么阳光开朗,自卑和害怕也会装进骨子里,伴随他们一生。/穷人的孩子早当家,有时候经历过苦难的人,才能做到正真的坚强。
教育是决定格局的重要变量
你一生要追求的功名利禄,那些只不过是人生的幻光,我怕你还没有想好怎么过这一生,你的命就没了。我不希望你追求什么光宗耀祖,我只希望你能细细想清楚你的一生要如何度过,我希望你能找到一个一生挚爱的人,能尝到儿孙之乐,这些都是为你,不是为我。
“教育是人的灵魂的教育,并非理性知识的堆积。教育本身就意味着一棵树动摇另一棵树,一朵云推动另一朵云,一个灵魂唤醒另外一个灵魂。有灵魂的教育意味着追求无限广阔的精神生活。”
阅历是影响格局的重要元素
1.世界上所有的事情都有它独特的运行法则。只要你找到了这个法则,你就找到了解决问题的命门,就会少费很多气力,获得相对较多的成果。例:《刻意练习》基本的法则是:观察——模仿——反思——提升
2.有的时候慢也是快,厚积才能薄发,开始不蓄力的人,真的跑不远。例:各种速成班应运而生,每个人都想一夜之间脱胎换骨。
3.朋友的保质期没你想象的那么久。例:聚会来的人每次越来越少,最后只剩下朋友圈点赞的关系了。
岁月的淬炼会让你既能欣赏江南的温柔,也会赞叹北方大漠孤烟的奇景。这个世界上真理无穷,但是你要明白,近一寸有一寸的欢喜。
物以类聚,人以群分
低质量的社交不如高质量的独处。真正社交的终极意义就是成就别人和被别人成就,高质量的社交应该是让你遇见更好的自己。
如何提高 自己的社交质量:
1.筛选社交对象。
2.打造自己的社交品牌
真诚待人/主动投入
例:行业大佬的聚餐。聚餐是借口,交流眼界,三观,格局,信息共享才是真。
思维方式与格局相辅相成
1.5分钟思维:用5分钟走出拖延的状态
2.谦虚思维:在自己不懂的时候,那就大大方方的表示自己不知道
3.精确思维:尽自己最大的努力让自己的日程安排的精确化
4.开拓思维:不要等准备好了再接受考验,要在考验中训练自己
5.温柔坚持的思维:有策略的地维护自己的观点
野心是格局的最强大助力器
例:小县城学生想上英国剑桥大学
要怀着知足的心去实现野心
勇气为格局开天辟地
1.踏出第一步
2.不要太在意别人对你的看法
3.在面对恐惧的时候,多给自己积极的心理暗示
自信是格局最忠诚又不可或缺的骑士
例:《天才知道》中的严堃
日常生活中的我们的行为姿势会给我门带来潜移默化的影响
经常做自己擅长的事,让我们保持一定的优越感,不断强化自信
表达自己的观点的时候,采用肯定的语气
格局的影响
行业决定职业,格局创造财富
例:滴滴司机的故事
1.从宏观的经济来讲我们一定要注意到政策和社会的变化/行业的天花板是不是足够的高
2.从个人的角度出发,可以利用方向排除和正向挑选的相结合的方法来选择自己未来的行业。
找准人生的定位
例:三十八岁的创业
1.想清楚自己真正的追求
你的职业愿景是什么?
你一直不放弃的东西是什么?
你最期望成为什么样的人?
你最想过的生活是怎样的?
2.了解自己的兴趣
3.知道自己的性格类型
4.考虑一些现实因素,地域,行业。
你是喜欢在灯火繁华,快节奏的一线城市承受高压,拿高薪。还是更倾向于在时光缓慢的三四线城市从事优哉游哉的却只能勉强维持生活的工作。
格局也会影响爱情和婚姻
例:郭德纲的这样一段话······
我知道和我牵手的那个人懂我,在以后那么长的岁月里,他会和我一起经历,一起回忆;即使意见相左,我们也会试着去理解对方,在平淡到只剩下生活琐碎的时候,只要在某个瞬间,抬头看看彼此,就觉得自己并不孤单。
什么样的格局,你就会引来什么样的人。在选择爱的伴侣时,两个人应该三观一致,相互理解,彼此成就。/爱情不是风花雪夜,婚姻需要经营。
人生失意时,方显真格局
例:高晓松酒驾被拘/褚时健的橙子/“一蓑烟雨任平生”
面对失败的时候,做好当下能够做的事情,让自己忙碌起来,不要让消极的情绪战胜你的意志。
对自己好一点,你的身体会反馈到你的精神上
不是别人冷漠,而是我太弱
例:黄渤的无奈
如何向强者靠拢1.你必须有意识的地在工作之中让自己成为复合型人才——除了拥有一项深度掌握的专项能力还要有另一种随时可上手的专项能力。
2.除了工作,你需要有未来的抓手——培养一项业余爱好。
3.不要迷信“一万小时定律”——学会做有效的练习
迷茫的时候,要选择最难走的那条路
例:光线影业事业部副总裁刘同的故事
我们是天生的风险规避者,贪图享受在所难免,但我们要知道风险和收益是成正比的,风险越大,收益也就越高。
在迷茫的时候,越有上进心,你就越有可能走上最正确的那条路。
在迷茫的时候,你一定要有一份积极的心态,幻想一下自己以后成功的样子。
假如找不到大目标,那我是不是可以从每天的小目标做起呢?直到越来越清楚自己想要什么,不辜负自己,终究会成为那个让我自己都羡慕的最好自己。
职业化是个谎言
“斜杠生活”是一种可以让生活变得更加有趣的方式,也是一种让我们能够在未来规避风险的策略,要多掌握一些其他领域的知识,总结一些通用的学习规律,专长结合爱好,找到自己的优势所在,提高单位时间的产值。
那些不声不响就把事情做了的人
我们在做事之前一定要明确一点,首先就是控制你的表达欲,把自己的往事往心里收一收。
学会利用时间 ,将会成为你一生的财富。
人的本性就是自信会做到的事情,我们会放在心里,但没有把握的事情,却会一直放在嘴上。沉默的努力才是最高级的努力。
最难的阶段,是你不懂你自己
例:作者在大学选了自己不喜欢 的专业
弄懂自己的几条建议:1.你要观察你周围都是什么人
2.观察完了你身边的朋友,不妨再观察一下你讨厌的人
3.可以回忆一下别人对你的评价
怎样为无解的问题找答案
把它交给时间
从自己的角度转到请求别人的帮助
问问自己的内心,它到底偏向于哪个选项
其实很多问题没有对错之分,只有左右。
格局的修炼
读万卷书,行万里路
阅读成习惯,就会形成自己独特的气质。“腹有诗书气自华”
在有限的时间内要选择性地读书,多读一些高质量的书
读完书之后还要学会自己思考,内化成为自己的知识
阅读应该是一个终身的旅程
读书是一个过程:不知道自己不知道——知道自己不知道——不知道自己知道——知道自己知道
行万里路,用自己的脚步去丈量世界,看看地平线的那一边有着怎样的风情,晚风是否也像你理解的那样温柔,云朵有没有更轻柔,那里的人生活的方式和自己有什么不同,那里的星空有比自己原先看到的更浩瀚一些吗?
“没有一定量的思考,走再远的路也只是邮差而已”。你看到的风景不该是过往云烟,它应该被你铭记,在你暮年之时,尽管腿脚被束缚,但是你回忆起年轻的你送来的礼物,会让你更加珍惜自己的每一天。
梦想是自己的
陈欧:“从未年轻过的人,一定无法体会这个世界的偏见。我们被世俗拆散,也要为爱情勇往直前;我们被房价羞辱,也要让简陋的现实变得温暖;我们被权威漠视,也要为自己的天分保持傲娇;我们被平庸折磨,也要开始说走就走的冒险”。
在任何时候都要正确的看待金钱
金钱观:1.即使行乐。2.未雨绸缪。3.投资理财。4.视金钱如粪土,更在乎追求人生的乐趣和实现人生的价值。5.“舍得”的精神,例,收废品的老人用自己的钱资助失学儿童
理性的看待金钱:1.不要拿自己的财富和别人比较。2.不要用身体和健康换金钱。
能做到完美,就不要出现“差一点”的遗憾
你的态度永远都是“差不多”,那生活给你给你的回馈也是“差不多”。日积月累,最后就和别人差很多了。
勇于跳出舒适区,永远不给自己设限
例:北野武,一个把七十二岁过成十七岁的男人。
自己是否在舒适区:1.现在的工作有没有察觉到危机感?2.你是不是不在乎时间的快慢?3.如果你根本感受不到竞争。那么你正是处于舒适区。
寻找“最佳焦虑”。(就是走到舒适区的边缘时所能感受到的一种积极压力,你会有危机但不至于恐慌到手足无措)
寻找跳出舒适区的动机,从一些小目标开始
多结交喜欢冒险、探索和挑战自我的人。从他们身上获得激励。
你要接受自己的失败,没有必要和专业人士比较。(不要和西瓜比谁甜,不要和麻辣香锅比谁辣)
人生就是一个了解自我、认识自我的过程,或许在跳出舒适区之后的一次无意间的尝试,就能让我们发现自己的人生新大陆。
专注也是一种能力
提高专注力,是为了提高我们的工作效率,让我们在繁重的工作面前,不至于太狼狈。培养自己的专注力是一种投资,在未来专注力越来越稀缺的时候,专注力会成为你的核心竞争力。
方法:1.在做事情的时候学会设定完成时间。2.培养自己迅速进入工作状态的条件反射。例:习惯性开展工作时先喝一口水3.保证一次只做一件事。4.专注力是很消耗脑力和体力的,身体健康是首位。5.强烈的消极心理暗示。例:如果完成不了任务,一定会成为大家的笑柄。
大事不糊涂,小事不计较
什么是大事:
自己有个好身体真的比什么都重要
亲朋好友无病无灾
让自己快乐一点
什么是小事:
生活的中的鸡毛蒜皮,斤斤计较
在绝望的时候,要让自己看到希望
在最绝望的时候要把目光放长远
在最绝望的时候,和别人多沟通交流,只要你还肯说,还肯抱怨,那事就没什么大不了的。
我们一生注定会遇到无数的绝望,我们要让自己有颗平常心。
不妨出去走走
在任何情况下,都要做到对事不对人
怎样做到对事不对人:1.克服基本的归因错误,换位思考。
2.克服“自我服务偏见”,我们要把自己的姿态放低。
3.多分析客观事实,少妄论主观动机。
4.解决问题,而不是发泄情绪
永远保持危机感,让B计划成为常态
例:大学老师教课用PPT,突然停电怎么办
保持危机感:1.身边有足够的竞争氛围。2.制定目标。3.拥有时间观念。4.思考的能力。
格局的真谛
体面
体面不是虚荣心,它是一种内心的丰盈,不管外人如何,也不管环境怎样,都有自己要坚持的一些原则。
1.独立
我们总是:‘’一生渴望被人收藏好,妥帖安放,细心保存,免我们惊,免我们苦,免我们四下流离,免我们无枝可依‘。’
2.及时止损
3.任何时候都要学会控制自己的情绪
认知水平
当你的认知水平越低,你的观点就越固执,越是听不进去别人的好言相劝,也就越无法提升自己的格局。
认知水平和教育背景紧密相连,它和时代背景有关系,和你出生的阶级也密不可分。
我们自己能做的就是好好去经历,去反思,去总结,不断地开阔眼界,提高自己的格局。
多读书可以让一个人的思维快速地提升。
做事的结果
人生可以看成是无数结果和选择的累计,一个人注定会失败很多次,但是不能一直失败。
通过自身的努力获得更大的赢面
1.微习惯法
行动-成功-继续行动--继续成功的良性循环
2.危机感
眼界和格局不对等
眼界确实可以决定你是不是能够看到别人看不到的先机,但是决定你的成功与否的,应该要看你的格局,要看你是否沉得住气的心态。
如何提高自己的眼界和格局?
1.要懂得分辨层次。 (哪里有更广阔的世界,进步的基础)
2.直击这个层次的核心。
1.拿时间换钱
2.拿钱换时间
完成了分层次和找到核心,你面前就会出现一个机会——别犹豫,别拖延,别纠结。
已识乾坤大,犹怜草木青
你不快乐的根源,或许并不在于生活本身,而在于你的心,在于你只是执着于追求漫天的灿烂星光,却忽略了周围那一唱一和的蝉鸣,还有一望无际的辽阔的大地。
罗曼·罗兰:‘’世界上只有一种正真的英雄主义,就是认清了生活的真相之后,还依然执着地热爱它。‘’
不以物喜,不以己悲
喜物而不溺于物,钟情而不限于情
最好的爱情是两个独立的人格的相遇,不会因为爱的卑微而心生疲惫,不会因为爱得太过琐碎徒留一地鸡毛。最好的爱情应该是势均力敌,应该是棋逢对手,应该是知道彼此重要但绝不把对方当成自己的全部。
永远不从单一角度看问题
1.在固定的日期做关于自己日常生活的复盘。
1.自己近期在哪见事情上获得了高度的幸福感和自信心,有什么类比推广到以后的生活中的。
2.有没有什么让你特别不满意的事情,尤其影响到你的生活的。
3.问题出在哪个环节,进而思考是不是自己可以控制的。
4.坚持复盘
2.在思考问题之前,一定要把自己带入特定的身份和特定的情境。
3.怀有一颗包容怜悯的心
为什么说你的二十几岁真的糟透了
二十多岁的你本来想改变世界,可是你最后却不断地被这个社会改变,你也清楚,你不成熟,你也想少走弯路,早日成功。
1.不惜代价,停止拖延
2.早睡早起
3.切记交浅言深,不要轻易吐露自己的真实情绪
4.人生的规划越早做越好
5.过往为序,未来可期
格局是经历过最好,也可以承受最坏
《少年愁》:“我们一步步走下去,踏踏实实地走下去,永不抗拒生命交给我们的重负,才是一个勇者。到了慕然回首的那一瞬间,生命必然给我们公平的答案和又一次乍喜的心情。’‘
月夜生凉/著
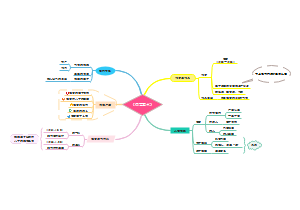
格局的大小
小格局者
小格局的人总是心不由己,不由自主地听别人的安排,却从来没有问问自己内心:真的是想要这样吗?在想要表达自己观点的时候,他们却发现自己早就没有了主动思考的能力,所有的话听在别人耳朵里最终都会显得莫名其妙,词不达意。他们拼尽全力,却像表演了一出悲剧;生而为人,却从来没有做过一次自己;最后,光阴费尽,庸碌一生,只剩唏嘘。
大格局者
《德米安》:对每个人而言,正真的职责只有一个——找到自我。然后,在心中坚守一生,全心全意,永不停歇。所有其他的路都是不完整的,是人逃避的方式,是大众理想的懦弱回归,是随波逐流,是对内心的恐惧。
大格局≠深谋远虑 小格局≠鼠目寸光
当谋虑中只有自己,只有利益的时候,无论你看的再远,想得再多,都称不上大格局。事实上,如果全部的深谋远虑,全部的思量算计,都是为了自己得私利,那么他将比鼠目寸光还要可怕。因为鼠目寸光不是主观选择,但是自私的行径是自己的主观意念。
大格局是传奇,小格局是悲剧
永远要有让自己快乐的能力,永远对这个世界好奇,一生热爱不遗憾,把自己活成传奇。
“你所有不快乐的根源就在于你的眼里除了鸡毛蒜皮,就没剩别的了”
很多时候,我们就是输不起而已。格局小以至于只看到了生活对自己的为难,却没有看到生活对自己的馈赠。
格局大小与性别无关
男性天生不拘小节的性格也许会让男生的格局成长得更快,但是女生天生得温柔细腻也注定女性的格局可以比男性更完备,二者势均力敌。
性别是用来描述生物性状的,与格局没有任何关系。比较没有任何意义,进步和成长才是真理。
格局大小瞬息万变
格局绝对不会是一成不变的,你走过的路,接触到的人,经历的每一分一秒的光阴,都会让你的格局不断变化。
张爱玲:“成长是一个很痛的词,不容许别人轻易地大彻大悟”。
如何定义自己的格局
你从八十楼往下看,全是美景,但你从二楼往下看,全是垃圾。人若没有高度,看到的全是问题;人若没有格局,看到的全是鸡毛蒜皮。
我们看到的是良辰美景,还是鸡毛蒜皮?/我们们究竟过得快不快乐?/我们身边还有正真可以交心的朋友吗?/我们是否忠诚于自己的本心呢?
1.只看见自己的利弊得失。2.跳出个人利益看全局,做事愿意合作,力求双赢。3.不仅仅能够看到得失,还能看到兴衰。往往有第三格局的人,都有很强的前瞻性,“为机会做准备的人”4.不计较一时的得失,任何情况都会坚持自己的准则,直到成功为止。5.康德:“能让我敬畏的,除了头顶上灿烂的星空,就是内心的道德法则。”即使在那些毫无特色的人群里,也有可能藏着悲悯世人的高尚灵魂。
我们来到世间,一路成长,如果自己的人生没办法光芒四射,那就让自己的内心的格局变得波澜壮阔。
罗振宇:“成长就是你的观点主观世界遇到客观世界的那条沟。你掉进去了,叫挫折,爬出来了,叫成长”。
余生还很长很长,希望你能照顾好自己,爱你的家人都在等待你,希望你活的像是春风般惬意舒畅。大事面前从来不糊涂,小事面前从不计较。希望你听的是你最喜欢的歌,傍边站的是你自己最喜欢的人,嘴角是心满意足的笑,眼里是最美的风景,你是天底下最幸福的那个人。
中心主题
分支主题 1
分支主题 2