导图社区 颅脑疾病病人的护理
- 114
- 1
- 0
- 举报
颅脑疾病病人的护理
颅脑疾病病人的护理的思维导图,颅骨骨折:是指颅骨受暴力作用所致颅骨结构改变。
编辑于2023-11-02 15:09:16- 颅脑损伤
- 脑疝
- 颅脑疾病病人的护理
- 颅内高压
- 脑内出血
- 相似推荐
- 大纲
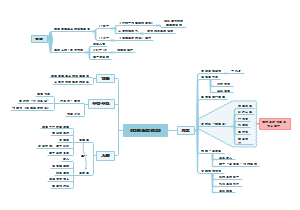
颅脑疾病病人的护理
颅内压增高病人的护理
颅内压(ICP)是指颅腔内容物对颅腔壁所产生的压力。 正常值成人70-200H₂O,儿童50-100H₂O
颅内压增高 颅内压持续高于200mmH0,并出现头痛、呕吐和视神经乳头水肿三大病征时,称为颅内压增高 持续颅内压增高可导致脑疝
病因
脑水肿(最常见原因)
病理生理
颅内压增高的后果
脑血流量降低
脑疝:颅内压增高最严重的并发症,也是颅脑疾病死亡的主要原因
脑水肿
库欣反应
心跳和脉搏缓慢,呼吸节律减慢,血压升高(又称“两慢一高”)
护理评估
身体情况
颅内压增高三主征:头痛,呕吐,视神经乳头水肿
头痛:最早最主要的症状,在清晨和夜间加重,多位于前额及两颞部,性质以胀痛和撕裂痛为多见
呕吐:喷射性,与进食无关
视神经乳头水肿:主要体征,颅内压增高的重要客观体征之一
意识障碍
慢性病人——神志淡漠、反应迟钝
急性病人—— 进行性意识障碍
其他
复视、头晕、猝倒、 小儿可有头颅增大,颅缝增宽等
脑疝
小脑幕切迹疝
颅内压增高:剧烈头痛,进行性加重,伴烦躁不安,频繁呕吐
进行性意识障碍:嗜睡、浅昏迷、深昏迷
患侧瞳孔短暂缩小后逐渐扩大, 直接和间接对光反应消失
运动障碍:病变对侧肢体肌力减弱或麻痹,继之波及双侧
生命体征变化:紊乱,晚期出现血压骤降,脉搏快弱, 呼吸浅而不规则,呼吸心跳相继停止而死亡;
枕骨大孔疝
又称小脑扁桃体疝
剧烈头痛、频繁呕吐。意识障碍发生较晚
病情变化快:延髓受压,突然呼吸、心跳停止死亡
辅助检查
电子计算机X线断层扫描(CT)诊断首 选。
腰椎穿刺:但对颅内压增高病人有一定危险性,可诱发脑疝危险,慎重进行 腰穿有导致枕骨大孔师的危险
治疗原则
处理原发病:最根本治疗
降低颅内压:①脱水剂和利尿剂;②激素;③过度换气或给氧;④冬眠低温治疗;⑤脑室穿刺引流脑脊液
对症处理
护理措施
一般护理
卧位 :抬高床头15°~30°,以利于颅内静脉回流
吸氧
饮食与补液: 成人日补液量限制在1500-2000ml以内(其中含盐溶液不超过500ml)
加强生活护理
对症护理
1.高热 常用冰帽、冰袋或敷冰水毛巾等物理降温法 2.躁动 必要时给予镇静剂,禁忌强制约束 3.呕吐 防止误吸,观察并记录呕吐物的量和性状 4.头痛 给予镇静止痛剂,但禁用吗啡和哌替啶 5. 尿潴留 诱导刺激排尿,无效进行导尿
病情观察
意识状态
脑疝:观察期间出现剧头疼或烦躁不安等症状,可能为颅内压增高先兆
防止颅内压骤升的护理
1.卧床休息 2.保持呼吸道通畅 3.避免剧烈咳嗽和用力排便 4.控制癫痫发作
脱水治疗的护理
20%甘露醇250ml,在15~30分钟内快速静脉滴注
激素治疗的护理
通过改善血脑屏障屏障通透性,预防和治疗脑水肿 尽早短期使用为宜,注意防止感染和应激性溃疡。
脑室外引流的护理
1.妥善固定引流管 引流袋悬挂于床头,高出侧脑室平面10~15cm 2.控制引流速度和量 每日<500ml 3.保持引流通畅 可抽吸,切不可用盐水冲洗 4.观察并记录引流液的颜色、量和性质 5.严格遵守无菌操作原则 6.拔管 引流时间一般1周,开颅手术后引流不超过3-4天 拔管前行头颅CT检查,先夹管1天,观察病情
冬眠低温疗法的护理
物理降温 以每小时下降1°℃为宜,体温降至肛温32~34℃、腋温31~34℃较为理想 先使用冬眠药(御寒反应消失,进入昏睡状态),再物理降温。 冬眠低温疗法时间一般为3~5日。 终止冬眠时先停物理降温,然后停药物
颅脑损伤病人的护理
颅脑损伤最常见的是车祸,跌落伤更多见于儿童
头皮损伤
病因病理及分类
头皮血肿
皮下血肿:血肿不易扩散,体积小,压痛明显。 特点:体积小而局限,张力高,疼痛明显,无波动感。
帽状腱膜下血肿:组织疏松、血肿易扩散,疼痛不如皮下血肿明显,失血量多 特点:血肿范围广,可蔓延全头,张力低,波动感明显
骨膜下血肿:血肿局限于某一块颅骨。血肿张力高。 特点:血肿范围不超过颅缝,张力高,大者可有波动感,常伴有颅骨骨折
处理原则 较小血肿 1-2周自行吸收; 严谨认真 一般不穿刺抽液以免感染,不需特殊处理。 较大的血肿 早期加压包扎,局部冷敷可减少出血和疼痛,24-48h后热敷促进血肿吸收, 一般4-6周可吸收。 巨大血肿分次穿刺抽出积血后加压包扎。
头皮裂伤
处理 尽快止血,加压包扎伤口 尽早(争取24h内)清创缝合术 抗感染
头皮撕脱伤
严重的头皮损伤,撕脱范围较大,可致失血 性或疼痛性休克
急救:加压包扎止血,止痛,抗休克
处理原则:不完全撕脱,争取在伤后6-8小时内清创缝回原处
颅骨骨折
是指颅骨受暴力作用所致颅骨结构改变。
颅骨骨折的意义;不在于颅骨骨折本身,而在于可能合并脑组织、脑膜、血管和神经损伤
分类
是否与外界相通
开放性骨折
闭合性骨折
部位
颅盖骨折
线性骨折(临床最常见) 经X线摄片确诊,一般无需特殊处理
凹陷性骨折 粉碎性凹陷骨折:多发于成年人,多见于额、顶部
粉碎性骨折
颅底骨折
颅前窝骨折 眼镜样血肿或“熊猫眼”征、“兔眼”征; 常伴有鼻出血、脑脊液鼻漏、外伤性颅内积气; 嗅神经,视神经损伤
颅中窝骨折 颞部淤血,脑脊液鼻漏(经蝶窦);脑脊液耳漏,听神经、面神经损伤
颅后窝骨折 耳后乳突区皮下出现瘀斑(Battle征) 脑神经较少累及,损伤舌咽N、迷走N、副N、舌下N。 可出现下咽困难,声音嘶哑或舌肌瘫痪。
多因强烈间接暴力引起;常为线性骨折;
颅底骨折三大临床表现: ①脑脊液漏 ②局部瘀血③相应的颅神经损伤症状
处理原则
主要依靠临床症状一脑脊液漏诊断
X线拍片阳性率不高
一般颅底骨折本身不需特殊处理,着重观察有无脑损伤
颅底骨折合并脑脊液漏应视为开放性颅脑损伤
脑脊液漏多在2W内自愈,超过4W应行手术修补硬脑膜。
护理措施
脑脊液漏
半坐位,头偏向一侧
脑损伤
脑损伤是外界暴力作用于头部造成脑膜、脑组织、脑血管及脑神经的损伤。
分类
开放性损伤
闭合性脑损伤
直接损伤
加连性损伤
减速性损伤
挤压伤
间接损伤
传递性损伤
挥鞭性损伤
创伤性损伤
旋转损伤
原发性脑损伤
脑震荡
一过性脑功能障碍而无肉眼可见的神经病理改变
最常见的轻度原发性脑损伤
意识障碍:一过性昏迷不超过30min
逆行性遗忘:不能回忆受伤当时及伤前一段时间的情况
辅助检查: 三无 脑脊液检查无异常 头颅CT无异常 神经系统检查阴性;
治疗原则:一般无需特殊治疗
脑挫裂伤
病理生理
继发改变为脑水肿和血肿; 伤灶日后形成疤痕产生外伤性癫痫; 蛛网膜与软脑膜粘连形成脑积水; 广泛性脑挫裂伤数周以后形成外伤性脑萎缩。
症状
意识障碍:最突出的症状。昏迷一般>30分钟
局灶性症状与体征
头痛、呕吐
继发脑症
辅助检查
CT:首选
治疗原则:绝对卧床休息,保持气道通畅,控制脑水肿:是治疗关键
脑干损伤
最严重
伤后立即出现昏迷,且程度深、持续时间长; 有严重生命体征紊乱; 两侧瞳孔不等大、极度缩小或大小多变,对光反应无常; 眼球位置不正或同向凝视; 四肢肌张力增高、中枢性瘫痪、病理反射阳性等锥体束征及“去大脑强直”等;
子主题
继发性脑损伤
脑水肿
颅内血肿
硬脑膜外血肿
发生于颅骨骨板和硬脑膜之间; 硬膜与颅骨之间出血 骨折或颅骨短暂变形撕破位于骨沟内的硬脑膜动脉或静脉窦引起出血 出血来源以脑膜中动脉最常见
症状
意识障碍:中间清醒期(昏迷-清醒-昏迷 同侧瞳孔散大,对光反射消失或延迟; 对侧肢体瘫痪;
辅助检查:CT检查:颅骨内板与脑表面间双凸形或梭形 高密度。
治疗原则:直接手术清除血肿为主
硬脑膜下血肿
发生率:约占颅内血肿的40%
多由对冲性脑挫裂伤引起的皮层血管破裂所致
意识障碍进行性加重,少有“中间清醒期”
辅助检查:CT检查:新月形、半月形
脑内出血
临床表现:进行性意识障碍加重为主
护理诊断
意识障碍 与脑损伤、颅内压增高有关
清理呼吸道无效 与意识障碍有关
脑疝
颅内肿瘤病人的护理