导图社区 儿科学内分泌系统疾病
- 201
- 21
- 0
- 举报
儿科学内分泌系统疾病
儿科学内分泌系统疾病,甲状腺激素合成、释放与调节:甲状腺激素的合成、甲状腺素合成和释放的调节、甲状腺素的主要作用。
编辑于2022-01-16 10:56:58- 系统疾病
- 内科学《胃食管反流病(GERD)》
"胃食管反流病(GERD)是胃酸‘造反’伤食道的常见病!核心是食管下括约肌(LES)功能障碍,典型症状为烧心、反酸诊断靠胃镜(金标准)和食管pH监测,需与心绞痛等鉴别治疗分三步走:基础调整(如抬高床头)、抑酸药(核心手段),严重者需手术长期不控制可能引发食管炎甚至癌变,术后患者需警惕复发记住:早诊早治是关键!"
- 内科学《骨髓增生异常综合征(MDS)》
骨髓增生异常综合征(MDS)是造血干细胞的恶性克隆性疾病,以骨髓衰竭、病态造血和白血病转化风险为特征 (内容结构) 1. 核心定义:造血干细胞异常导致血细胞减少和病态造血 2. 分型与诊断:WHO2016分型体系,诊断需结合骨髓象、血象及细胞遗传学 3. 治疗原则:分层治疗,低危以支持治疗为主,高危需强化疗或移植 4. 预后随访:IPSSR评分系统指导预后,定期监测血常规和骨髓变化 (关键点)贫血常见,原始细胞≥20%提示白血病转化,需长期随访。
- 内科学《白血病》
"白血病:一场造血系统的恶性‘叛乱’!这种造血干细胞恶性克隆性疾病的核心是细胞增殖失控 分化凋亡障碍,导致骨髓被白血病细胞‘霸占’诊断需抓住‘三步曲’:①临床表现(贫血/感染/出血三联征 器官浸润)→②血象异常筛查→③骨髓象 MICM分型确诊治疗双管齐下:核心疗法(化疗/靶向/移植)联合支持治疗(抗感染/输血/并发症管理)。预后关键看分型、遗传学特征和MRD监测早发现复发苗头才能抢占先机!"
儿科学内分泌系统疾病
社区模板帮助中心,点此进入>>
- 内科学《胃食管反流病(GERD)》
"胃食管反流病(GERD)是胃酸‘造反’伤食道的常见病!核心是食管下括约肌(LES)功能障碍,典型症状为烧心、反酸诊断靠胃镜(金标准)和食管pH监测,需与心绞痛等鉴别治疗分三步走:基础调整(如抬高床头)、抑酸药(核心手段),严重者需手术长期不控制可能引发食管炎甚至癌变,术后患者需警惕复发记住:早诊早治是关键!"
- 内科学《骨髓增生异常综合征(MDS)》
骨髓增生异常综合征(MDS)是造血干细胞的恶性克隆性疾病,以骨髓衰竭、病态造血和白血病转化风险为特征 (内容结构) 1. 核心定义:造血干细胞异常导致血细胞减少和病态造血 2. 分型与诊断:WHO2016分型体系,诊断需结合骨髓象、血象及细胞遗传学 3. 治疗原则:分层治疗,低危以支持治疗为主,高危需强化疗或移植 4. 预后随访:IPSSR评分系统指导预后,定期监测血常规和骨髓变化 (关键点)贫血常见,原始细胞≥20%提示白血病转化,需长期随访。
- 内科学《白血病》
"白血病:一场造血系统的恶性‘叛乱’!这种造血干细胞恶性克隆性疾病的核心是细胞增殖失控 分化凋亡障碍,导致骨髓被白血病细胞‘霸占’诊断需抓住‘三步曲’:①临床表现(贫血/感染/出血三联征 器官浸润)→②血象异常筛查→③骨髓象 MICM分型确诊治疗双管齐下:核心疗法(化疗/靶向/移植)联合支持治疗(抗感染/输血/并发症管理)。预后关键看分型、遗传学特征和MRD监测早发现复发苗头才能抢占先机!"
- 相似推荐
- 大纲
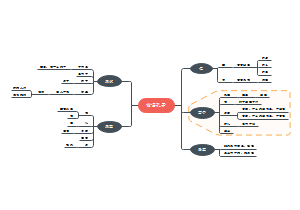
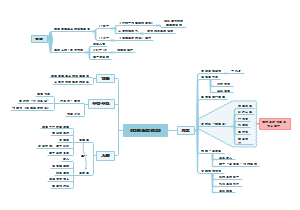
先天性甲状腺功能减退症
分类
按病变涉及的位置
①原发性甲低:是由于甲状腺本身疾病所致。
②继发性甲低:其病变位于中枢。
根据病因可分
①散发性:系先天性甲状腺发育不良、异位或甲状腺激素合成途径中酶缺陷所造成。
②地方性∶多见于甲状腺肿流行的山区,是由于该地区水、土和食物中缺乏碘所致。
甲状腺激素合成、释放与调节
甲状腺激素的合成
1、主要功能是合成甲状腺素(T4)和三碘甲腺原氨酸(T3)。 2、血液循环中的无机碘被摄取到甲状腺滤泡上皮细胞内,经过甲状腺过氧化物酶的作用氧化为活性碘,再与酪氨酸结合成单碘酪氨酸和双碘酪氨酸,两者再分别偶联生成T3和T4。
甲状腺素的释放
甲状腺滤泡上皮细胞通过摄粒作用将 TG形成的胶质小滴摄入胞内,由溶酶体吞噬后将 甲状腺球蛋白TG水解,释放出 T3和T4。
甲状腺素合成和释放的调节
1、血清T4则可通过负反馈作用降低垂体对 TRH的反应性、减少 TSH的分泌。 2、T3、T4释放入血液循环后,约70%与甲状腺素结合蛋白(TBG)相结合,少量与前白蛋白和白蛋白结合,仅0.03%的T4和0.3%的T3为游离状态。
甲状腺素的主要作用
(1)产热∶甲状腺素能加速体内细胞氧化反应的速度,从而释放热能。 (2)促进生长发育及组织分化∶甲状腺素促进细胞组织的生长发育和成熟;促进钙、磷在骨质中的合成代谢和骨、软骨的生长。 (3)对代谢的影响:促进蛋白质合成,增加酶的活力;促进糖的吸收、糖原分解和组织对糖的利用;促进脂肪分解和利用。 (4)对中枢神经系统影响:特别在胎儿期和婴儿期,甲状腺素不足会严重影响脑的发育、分化和成熟,且不可逆转。 (5)对维生素代谢的作用:参与各种代谢,使维生素B、C的需要量增加。同时,促进胡萝卜素转变成维生素 A及维生素 A生成视黄醇。 (6)对消化系统影响∶甲状腺素分泌过多时,食欲亢进,肠蠕动增加,排便次数多,但性状正常。分泌不足时,常有食欲缺乏,腹胀、便秘等。 (7)对肌肉的影响∶甲状腺素过多时,常可出现肌肉神经应激性增高,出现震颤。 (8)对血液循环系统影响:甲状腺素能增强β-肾上腺素能受体对儿茶酚胺的敏感性,故甲亢患者出现心跳加速、心排出量增加等。
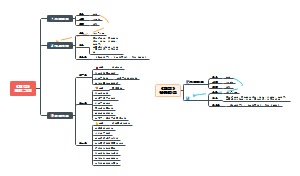
病因
1.散发性先天性甲低
(1)甲状腺不发育、发育不全或异位:造成先天性甲低最主要的原因,约占90%。 (2)甲状腺激素合成障碍∶是导致先天性甲状腺功能低下的第 2 位常见原因。 (3)TSH、TRH缺乏∶亦称下丘脑-垂体性甲低或中枢性甲低。 (4)甲状腺或靶器官反应低下 (5)母亲因素∶母亲服用抗甲状腺药物或母亲患自身免疫性疾病,存在抗 TSH受体抗体。
2.地方性先天性甲低
多因孕妇饮食缺碘,致使胎儿在胚胎期即因碘缺乏而导致甲状腺功能低下。
临床表现
1.新生儿期
1、三超:常为过期产;出生体重常大于第90 百分位;生理性黄疸期延长。 2、三少:少吃、少哭、少动。 3、五低:体温低、哭声低、血压低、反应低、肌张力低。
2.典型症状
(1)特殊面容和体态:头大,颈短,皮肤粗糙、面色苍黄,毛发稀疏、无光泽,面部黏液水肿,眼睑水肿,眼距宽,鼻梁低平,唇厚,舌大而宽厚、常伸出口外区。 (2)神经系统症状∶智能发育低下,表情呆板、淡漠,神经反射迟钝;运动发育障碍,如翻身、坐、立、走的时间均延迟。 (3)生理功能低下的表现;精神差,安静少动,对周围事物反应少,嗜睡,食欲缺乏,声音低哑,体温低而怕冷,脉搏、呼吸缓慢,心音低钝,肌张力低,肠蠕动慢,腹胀,便秘。可伴心包积液,心电图呈低电压、P-R 间期延长、T波平坦等改变。
3.地方性甲状腺功能减退症
(1)"神经性"综合征:主要表现为∶共济失调、痉挛性瘫痪、聋哑、智能低下,但身材正常,甲状腺功能正常或轻度减低。 (2)"黏液水肿性"综合征:临床上有显著的生长发育和性发育落后、智能低下、黏液性水肿等。血清T4降低、TSH 增高。约 25%患儿有甲状腺肿大。
4.TSH和TRH分泌不足
患儿常保留部分甲状腺激素分泌功能,因此临床症状较轻但常有其他垂体激素缺乏的症状如低血糖(ACTH缺乏)、小阴茎(Gn缺乏)、尿崩症(AVP缺乏)等。
实验室检查
1.新生儿筛查
目前多采用出生后2~3天的新生儿足跟血干血滴纸片检测TSH浓度作为初筛,结果大于15~20mU/L (须根据所筛香实验室阳性切割值决定)时,再检测血清T4、TSH 以确诊。(只能检出原发性甲低和高 TSH 血症,无法检出中枢性甲低以及 TSH 延迟升高的患儿等)
2.血清T3、T4、TSH测定
如 T4降低、TSH明显升高即可确诊。血清T3浓度可降低或正常。
3.TRH 刺激试验
若血清T4、TSH均低,则疑TRH、TSH分泌不足,可进一步做TRH刺激试验。
4.X线检查
患儿骨龄常明显落后于实际年龄。
5.核素检查
检测患儿甲状腺发育情况及甲状腺的大小、形状和位置。
鉴别诊断
1.先天性巨结肠
患儿出生后即开始便秘、腹胀,并常有脐疝,但其面容、精神反应及哭声等均正常,钡灌肠可见结肠痉挛段与扩张段。
2.21-三体综合征
患儿智能及动作发育落后,但有特殊面容∶眼距宽、外眼眦上斜、鼻梁低、舌伸出口外,皮肤及毛发正常,无黏液性水肿,且常伴有其他先天畸形。染色体核型分析可鉴别。
3.佝偻病
患儿有动作发育迟缓、生长落后等表现。但智能正常,皮肤正常,有佝偻病的体征,血生化和X线片可鉴别。
4.骨骼发育障碍的疾病
如骨软骨发育不良、黏多糖病等都有生长迟缓症状,骨骼 X线片和尿中代谢物检查可资鉴别。
治疗
一日诊断确立,应终生服用甲状腺制剂,不能中断。
饮食中应富含蛋白质、维生素及矿物质。
本病应早期确诊,尽早治疗,以避免对脑发育的损害。