导图社区 第九、十章B、T细胞
- 380
- 4
- 1
- 举报
第九、十章B、T细胞
这是一篇关于第九、十章B、T细胞的思维导图,导图介绍了B淋巴细胞和T淋巴细胞有关的知识点,总结非常全面,建议收藏起来学习哦。
编辑于2022-05-01 20:46:52- 相似推荐
- 大纲
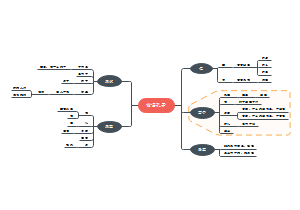
B、T淋巴细胞
B淋巴细胞
·B细胞:由哺乳动物骨髓(Bone marrow)或禽类法氏囊(Bursa of fabricius )中的淋巴细胞干细胞分化发育。 ·成熟B细胞定居于外周淋巴器官的淋巴滤泡内。 ·约占外周淋巴细胞总数的20%。 ·功能: 1.产生抗体; 2.专职APC 3.免疫调节
第一节 B细胞在骨髓内的分化发育
概述
1.Ig即B细胞表面抗原识别受体(BCR)的表达
BCR(B cell receptor):B细胞表面的mIg,辅助B细胞识别抗原,启动机体体液免疫应答
2.自身耐受的形成。
骨髓基质细胞:细胞因子(SCF、IL-7)和黏附分子(VLA-4)是B细胞发育的必要条件。
一、Ig的基因结构及其重排
BCR 的胚系基因结构
·编码BCR的基因群在胚系阶段是分隔的; ·B细胞的发育过程中,数量众多的基因片段发生重排和组合 ·从而产生众多Ig 。
BCR的基因重排及其机制
等位排斥和同型排斥。
等位排斥
指B细胞中一条染色体上的重链或轻链基因重排成功后,抑制另一条同源染色体上等位基因的重排。
标注保证了一个B细胞克隆只表达单一特异性的BCR。
同种型排斥
指κ轻链和λ轻链之间的排斥,κ链基因的表达成功即抑制λ链基因的表达 。
标注保证了一个Ig分子中只含有一种轻链
二、Ig多样性产生机制
胚系阶段分隔的基因片段,在细胞发育过程中通过多种机制发生重排,产生数量巨大的特异性抗原受体,以识别不同的抗原。
组合多样性
众多V 区基因片段的组合。在V、(D)、J 基因片段重排时,只取用众多V、(D)、J 基因片段中的1 个。
连接多样性
重排过程中V、D、J片段之间的连接并不准确,可以插入、替换或缺失核苷酸,从而产生新的序列,显著增加BCR和Ig的多样性。
·密码子错位,后序列不变; ·框架移位,后序列完全改变; ·N序列插入:N-核苷酸插入待接DNA 断端。·
重链和轻链的装配组合
受体编辑(receptor editing)
一些完成基因重排并成功表达BCR(mIgM)的B细胞识别自身抗原后未被克隆清除,而是发生RAG基因重新活化,导致轻链VJ基因再次重排,合成新的轻链,替代自身反应性轻链,从而使BCR获得新的特异性。
若受体编辑失败,则细胞凋亡。
体细胞高频突变(somatic hypermutation)
在已完成基因重排的基础上,成熟B细胞在外周淋巴器官的生发中心接受抗原刺激后发生的突变
可导致抗体的亲和力成熟。 编码V区CDR部位的基因序列发生碱基的点突变。
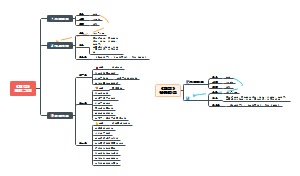
三、B细胞在中枢免疫器官中的分化发育
祖B细胞(pro-B cell)
前B细胞(pre-B cell)
未成熟B细胞(immature B cell)——特征是可以表达完整的BCR(mIgM)
naїver) B cell——表面可同时表达mIgM和mIgD
四、B细胞中枢免疫耐受的形成---B细胞的阴性选择
1. 前B细胞发育至未成熟B细胞,膜表面开始表达mIgM,接受自身抗原刺激,形成免疫耐受。
① 克隆清除(clone deletion); ② 受体编辑; ③ 失能(anergy)。
2. 只表达mIgM的未成熟B细胞若与骨髓中基质细胞表面的多价自身抗原结合,导致细胞凋亡,形成克隆清除,这是B细胞发生自身耐受的主要机制。
3. 未成熟B细胞与单价的可溶性自身抗原结合引起mIgM表达下调,这类细胞虽然可以进入外周淋巴器官,但对抗原刺激不产生应答,称为无能
第二节 B细胞抗原受体和辅助分子
一、B细胞抗原受体复合物
组成:BCR和Igα/Igβ
1 个mIg 分子与2 个Igα/Igβ二聚体组成一个BCR 复合物。
1.BCR(B cell receptor, mIg):B细胞受体,识别抗原,不成熟B细胞表达mIgM,成熟B细胞表达mIgM和mIgD,浆细胞不表达mIg。 2.Igα/Igβ:转导信号。 3.BCR可直接识别可溶性抗原。
二、B细胞共受体
B细胞(co-receptor)共受体能促进 BCR对抗原的识物。别及B细胞的活化。B细胞表面的CD19与CD21及CD81非共价相联,形成B细胞的多分子共受体,能增强BCR与抗原结合的稳定性并与Iga/IB共同传递B细胞活化的第一信号。在复合体中,CD21(即CR2)可结合C3d,形成CD21-C3d-抗原-BCR复合物,发挥B细胞共受体的作用;CD19传递活化信号。此外,CD21也是EB病毒受体,与病毒选择性感染B细胞有关。
三、共刺激分子
1.CD40
——组成性地表达于成熟B 细胞,属TNFRSF。 ——配体为CD40L(CD154),表达于活化T细胞。两者结合是B 细胞活化的第二信号。
2. CD80(B7.1)和CD86(B7
可充当APC。 T 细胞是否能激活,取决于APC 能否向T 细胞提供协同刺激信号(第二信号)。
3. 粘附分子
ICAM1(CD54)和 LFA-1(CD11a/CD18)也具有共刺激作用
四、其他分子
CD20:B特异性标记,是治疗性单抗识别的靶分子。 CD22: B特异性标记,胞内段为ITAM,负向调控CD19/CD21/CD81。 CD32:其中CD32b,即FcRⅡB,负向调控B活化和抗体生成。 MHC 分子:B细胞活化后,MHCⅡ类 分子上调,增强其抗原提呈作用。 丝裂原受体:SPA、LPS(小鼠)、PWM。 细胞因子受体:IL-4R、IL-5R和IL-6R等。
第三节 B细胞亚群
根据是否表达CD5 分子,分为C5D5+B1 细胞和CD5-B2 细胞两个亚群。
B1细胞表面表达CD5,由于发育在先,故称为B1 细胞,主要产生低亲和力的IgM,参与固有免疫。
B2细胞即为通常所指的B 细胞,参与体液免疫
(一)B1细胞
1.产生于个体发育早期,具有自我更新能力; 2.对碳水化合物(主要是与细菌多糖)刺激产生较强的应答,无需Th辅助,不发生Ig的类别转换,只合成IgM。 3.多反应性(Polyreactivity):B1细胞的BCR与所产生的抗体以相对低的亲和力与多种不同抗原表位结合。 4.在蛋白质的应答中无重要性。 5.在肠道抗病原体反应中起重要作用。 6.受自身抗原刺激也能产生抗体(如类风湿因子和抗ssDNA 的类天然抗体)。
B1细胞的功能:属固有免疫细胞
1.可自发产生抗细菌多糖抗体,抗微生物感染; 2.产生多反应性自身抗体,清除变性的自身抗原; 3.可自发产生致病性自身抗体,诱导自身免疫病。
(二)B2细胞
1.个体发育中出现较晚,主要定居于外周淋巴器官。 2.接受抗原刺激和Th细胞辅助,最终分化为浆细胞,产生抗体,参与体液免疫应答。 3,形成记忆性B细胞。
B细胞的功能
1.产生抗体:体液免疫应答 2.抗原提呈:只有摄入抗原后的B细胞高表达B7分子,才可有效提呈可溶性抗原。 3.免疫调节:通过与其它细胞的接触及分泌细胞因子IL-6、IL-10等,参与免疫调节、炎症反应及造血过程。
T淋巴细胞
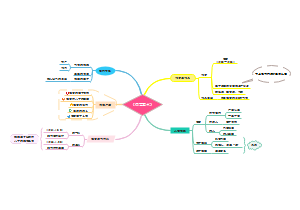
第一节 T细胞的分化发育
T细胞:来自骨髓造血干细胞,在胸腺(Thymus )中发育成熟,故称T细胞。 T细胞在胸腺内的发育 T细胞在外周淋巴器官中的增殖分化
胸腺微环境
胸腺基质细胞、细胞外基质、细胞因子构成。
主要事件
功能性TCR的表达 自身MHC的限制性(阳性选择) 自身耐受(阴性选择)的形成。
一、T细胞在胸腺中的发育
(二)T细胞发育过程中的abTCR基因重排
TCR基因重排机制与BCR基因重排类似。 TCR多样性的形成机制 -组合造成的多样性:从众多基因片段中选择一个片段。 -连接造成的多样性:N序列的插入远高于BCR和Ig,TCR的多样性可达1016之多
(三)T细胞发育过程中的阳性选择
在胸腺皮质中,未成熟DP细胞表达的TCR与胸腺上皮细胞表面的抗原肽-自身MHC复合物相互作用,以适当亲和力结合的DP细胞,可继续分化为SP细胞;不能与自身肽-自身MHC有效结合或结合力过高的DP细胞发生凋亡。
阳性选择的意义
使T细胞获得了识别过程中的自身MHC限制性; DP细胞分化为SP细胞。
(四)T细胞发育过程中的阴性选择
SP细胞在皮髓质交界处及髓质区与胸腺树突状细胞、巨噬细胞表达的自身肽-MHC 分子复合物相互作用,高亲和力结合者发生凋亡被清除,不能结合的SP细胞存活,成为成熟T细胞并进入外周免疫器官。
阴性选择的意义
清除自身反应性T细胞,保留多样性的抗原反应性T细胞,以维持T细胞的中枢免疫耐受。
二、T细胞在外周淋巴器官中的增殖分化
未接触抗原的成熟T细胞称为初始T细胞,定居于外周淋巴器官的胸腺依赖区。
T细胞在外周淋巴器官接触抗原刺激后,增殖分化为不同功能的T细胞 -效应T细胞 -调节性T细胞 -记忆性T细胞
第二节 T细胞的表面分子及其作用
一、TCR-CD3复合物
由T细胞抗原受体(T cell antigen receptor, TCR)与CD3分子以非共价键结合形成的复合物
TCR识别由MHC分子提呈的抗原肽,CD3转导T细胞的活化信号。
TCR可分为TCR和TCR两种类型,二者均有类似Ig的结构。
TCR的生物学作用:识别抗原
不能直接识别抗原表位,只能识别APC或靶细胞表面的抗原肽-MHC复合物(pMHC);
TCR识别的特点:双重识别(肽+自身MHC),具有自身MHC限制性。
CD3的结构
结构:由6种肽链组成; ge以及de以非共价键形式组合,ζζ或ζη以二硫键相连。
分布:所有的T细胞和部分胸腺细胞表面
功能:稳定TCR结构,转导TCR识别抗原产生的信号。
ITAM(immunoreceptor tyrosine-based activation motif):免疫受体酪氨酸活化基序,由18个氨基酸组成,其中含有2个YxxL/V 保守序列,主要介导信号的转导。易被蛋白酪氨酸激酶(PTK)作用而发生磷酸化,与ZAP-70结合,启动T细胞活化。
二、T细胞共辅助分子
1、黏附作用:CD44、选择素等 2、促进T细胞活化:CD4、CD8、CD28等 3、信号转导:CD2、CD28、CTLA-4等 4、调节T细胞迁移:CD62L等 5、接受细胞因子作用:细胞因子受体
1、T细胞共受体或协同受体
CD4/CD8分子可使T细胞对抗原肽的亲合力提高100倍 CD4分子是HIV的受体。
CD4结构:为单链糖蛋白,胞外区具有4个Ig样区,与APC细胞MHC-II类分子b2结构域结合,参与信号转导。
CD8结构:ab异二聚体, ab链V区与MHC-I类分子a3区域结合,参与信号转导。
主要功能
1.辅助TCR识别抗原; 2.参与T细胞活化信号传导; 3.参与胸腺内T细胞的发育分化; 4.CD4是HIV分子(gp120)受体。
CD4/CD8 比值临床意义
1.CD4主要是代表淋巴细胞分类中的T辅助细胞,CD8代表的是T抑制细胞和T杀伤细胞; 2.CD4/ CD8 的比值做为免疫调节的一项指标,正常值约 1.4 ~ 2.0 ,若其比值> 2.0 或< 1.4 ,表明细胞免疫功能紊乱。 (1)比值下降主要见于①免疫缺陷病,如艾滋病的比值常小于 0.5 ; ② 恶性肿瘤; ③ 血液病。 (2)比值升高常见于自身免疫性疾病,如系统性红斑狼疮、类风湿关节炎等。 (3)此外还可用于监测器官移植的排斥反应,若移植后比值明显增加,则可能发生排异反应。
2、协同共刺激分子受体
第一信号:TCR识别APC提呈的抗原肽-MHC分子复合物,由CD3分子向胞内传导,CD4或CD8起辅助作用。CD28-B7,在T细胞活化中发挥重要作用,可促进T细胞增殖和IL-2的生成。
作用:使免疫应答具有严格的抗原特异性。
第二信号:APC或靶细胞与T细胞之间的协同刺激分子的配对。
作用:T细胞完全活化、分化、增殖,扩大适应性免疫应答的免疫效应。
CD28和CD152(CTLA-4)
(1)CD28-B7,在T细胞活化中发挥重要作用,可促进T细胞增殖和IL-2的生成。 (2)活化的T细胞表达CTLA-4(CD152),与B7的亲和力显著高于CD28,其胞浆内区有免疫受体酪氨酸抑制基序(ITIM),B7与CTLA-4结合时给予已活化T细胞抑制信号,这是T细胞重要的负反馈调节机制。
PD-1
(1)表达于活化的T细胞,配体为PD-L1和PD-L2。 (2)可抑制T细胞的增殖以及IL-2和IFN-等细胞因子的产生,并抑制B细胞的增殖、分化以及Ig的分泌。 (3)参与外周免疫耐受的形成。
ICOS
(1)CD28家族的另一诱导性协同刺激因子,与CD28有同源性,表达于活化的T细胞。 (2)在CD28之后起作用,调节活化T细胞多种细胞因子的产生,上调T细胞黏附分子的表达,促进T细胞增殖
CD40L(CD154)
属II型跨膜蛋白,主要表达于活化的CD4+T细胞
CD40表达于APC, CD40-CD40L结合所产生的效应是双向的。
1)促进APC活化,B7表达增加和细胞因子(IL-12)合成增加; 2)促进T细胞的活化。
CD40L结合
(1)促进B细胞的增殖、分化、抗体生成及抗体类别转换; (2)诱导记忆性B细胞的产生。
CD2(LFA-2)
(1)90%以上成熟T细胞表达 (2)其配体为LFA-3(CD58),二者相互作用介导T细胞和APC及靶细胞之间的黏附,为T细胞提供活化信号。 (3)又名绵羊红细胞(SRBC)受体。
LFA-1和ICAM-1
(1)介导T细胞与抗原递呈细胞和靶细胞的黏附。 (2)T细胞借助LFA-1与APC或靶细胞表面的ICAM-1结合
丝裂原受体
(1)丝裂原可多克隆激活T细胞,使之活化、增殖、分化
(2)常见的丝裂原
植物血凝素(PHA)---人T细胞活化 刀豆蛋白(ConA)---小鼠T细胞活化 美洲商陆(PWM)---T细胞和B细胞活化
细胞因子受体
IL-1R,IL-2R,IL-4R,IL-6R,IL-7R,IL-12R,IFN-R等
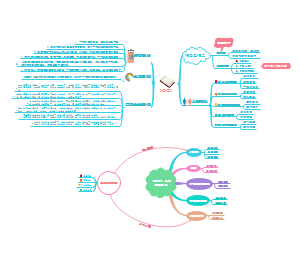
第三节 T细胞亚群
分类
一、根据所处的活化阶段分类
(一)初始T细胞(Naïve T cell)
未接受过抗原刺激的成熟T细胞。处于细胞周期的G0期,存活期短,表达CD45RA和高水平L-选择素,参与淋巴细胞的再循环
主要功能:识别抗原,无免疫效应功能
在外周淋巴器官接受抗原刺激而活化,并最终分化为效应T细胞和记忆T细胞
(二)效应T细胞(Effector T cell)
被活化的T细胞处于细胞周期的G1期,可表达高亲和力IL-2受体(CD25),在IL-2低浓度下实现自分泌性增殖,还表达黏附分子(整合素和CD44)和CD45RO
向外周炎症组织迁移,不参与淋巴细胞再循环
(三)记忆性T细胞(Memory T cell)
处于细胞周期的G0期,存活期长,可达数年,通过自发增殖维持一定数量
表达CD45RO和黏附分子,参与淋巴细胞再循环
记忆T细胞介导再次免疫应答,接受抗原刺激后可迅速活化,并分化为效应T细胞和记忆T细胞
二、根据TCR类型分类
(一)TCR abT细胞
占脾脏、淋巴结和循环T细胞的95%以上
(二)TCR ¡dT细胞
分布于皮肤和黏膜组织处,识别抗原无MHC限制性;
识别由CD1分子提呈的糖脂、糖蛋白、HSP等;
抗感染和抗肿瘤;
活化后,通过分泌多种细胞因子发挥免疫调节作用,介导炎症反应。
三、根据是否表达CD4和CD8分类
四、根据功能特征分类
(一)辅助性T细胞-Th细胞(Helper T cell)

主要为CD4+T细胞
Th1介导细胞免疫应答,IFN-g和IL-12促进Th1分化
IFN-g:活化巨噬细胞; IL-2、 IL-12和IFN- g:增强NK细胞杀伤能力; IL-2、IFN- g:刺激CTL细胞; TNF:诱导靶细胞调亡、促进炎症反应; 参与迟发性超敏反应; 参与类风湿性关节炎和多发性硬化症的发生
Th2介导体液免疫应答,IL-4促进Th2分化
IL-4、IL-5、IL-10、IL-13促进B细胞活化、增殖、分化,产生抗体,促进体液免疫
参与变态反应(IgE)和抗寄生虫感染(嗜酸性粒细胞)
促进特应性皮炎和支气管哮喘的发生
Th3分泌TGF-b发挥免疫抑制作用
Th17分泌IL-17,参与固有免疫和炎症的发生,在自身免疫病的发生和发展中发挥重要作用
Tfh分泌IL-21,辅助B细胞应答
(二)细胞毒性T细胞(Cytotoxic T lymphocyte,CTL)
CD8+T细胞
主要功能
具有细胞毒作用的T细胞主要包括:CTL细胞、TCRgdT细胞和NK1.1T细胞
直接杀伤靶细胞
穿孔素、颗粒酶、颗粒溶素、淋巴毒素、FasL/Fas、TNF-a
效应
CTL细胞主要杀伤“改变”了的自身细胞,如胞内寄生病原体(病毒或胞内菌)的细胞、肿瘤细胞或移植细胞等。原则上可识别清除所有改变了的自身细胞
功能
高效特异地杀伤靶细胞,而不损坏正常细胞
特点
CTL细胞杀伤受MHC-I类分子的严格限制性,对靶细胞的杀伤具有特异性、程序性和快速性的特点
(三)调节性T细胞(Regulatory T cell,Treg)
表型
CD3+CD4+CD25+Foxp3+
作用
直接接触或分泌抑制性细胞因子( IL-10、 IL-35、TGF-b)发挥抑制作用
其他调节性T细胞
CD8+T细胞(CD8+Treg
抑制自身反应性CD4+T细胞、移植排斥反应
Th1细胞、Th2细胞、NK细胞、NKT细胞、T细胞等
小 结

T细胞的发育分化场所:胸腺
主要事件
功能性TCR的表达
自身MHC的限制性(阳性选择)
自身耐受(阴性选择)的形成
T细胞分类
按所处活化阶段不同:初始T细胞、效应T细胞和记忆性T细胞
按TCR类型不同:abT细胞和 gdT细胞
按CD分子分亚群: CD4+T细胞、CD8+T细胞
按功能特征分: 辅助性T细胞(Th)、细胞毒性T细胞(Tc)和调节性T细胞(Treg)