导图社区 呼吸系统
- 101
- 2
- 0
- 举报
呼吸系统
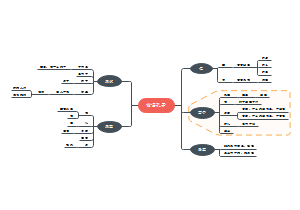
严重的支气管哮喘和心源性哮喘鉴别→病史/年纪,临床表现(发作性干咳喘息/粉红色泡沫痰),呼吸困难类型,啰音,心脏,X线,都可用茶碱。
编辑于2022-10-20 21:20:16 浙江省- 相似推荐
- 大纲
呼吸系统
备注
咯血→支扩(50-70%),肺脓肿,肺癌,肺结核(1/3),二狭
肺结核→多为少量咯血痰中带血,可为中大量咯血(支气管A/血管瘤)
二狭→痰中带血,胶冻状暗红色痰(肺梗死),粉红色泡沫痰(急性肺水肿),大咯血(支气管V)
生理或组胚
呼吸系统组成
鼻、咽、喉、气管主支气管、肺 ①导气部: 鼻腔→肺内终末细支气管 ②呼吸部: 肺内呼吸性细支气管→末端肺泡
支气管树(24级)
导气部:主(1级)→叶(2级)→段(3-4级)→小(5-10级)→细(11-13级)→终末细(4-16级)
呼吸部:呼吸细(17-19级)→肺泡管(20-22级)→肺泡囊(23级)→肺泡(24级)
肺实质
末梢肺组织及其周围毛细血管网(呼吸性细支气管-肺泡)
肺通气
动力,阻力,胸腔负压
通气功能评价
①肺容积(单一);肺容量(多个) ②VC,FVC,FEV ③阻塞性,限制性通气功能障碍 ④肺通气量,肺泡通气量 ⑤时间/用力肺活量;肺泡通气量;V/Q
肺换气及气体运输
①影响气体扩散的因素;低氧血症的机制 ②氧气和二氧化碳的运输→物理溶解,化学结合;氧合作用 ③氯转移 ④氧解离曲线 ⑤CO中毒
呼吸调节
①外周,中枢化学感受器 ②Ⅱ型呼衰低流量低浓度吸氧
诊断-肺和胸膜
视
呼吸调节→体液因素(外周颈动脉体主动脉体,中枢延髓腹外侧)+肺牵张反射+意识
胸腹式呼吸
男性儿童→腹式膈肌,女性→胸式肋间外肌 ①胸式减弱腹式增强→胸部疾病→肺炎肺结核/胸膜炎/肋间神经痛肋骨骨折 ②腹式减弱胸式增强→腹部疾病→腹水肿瘤/肝脾肿大妊娠晚期/腹膜炎
呼吸困难分类
呼吸困难体位
①端坐呼吸: 充血性心衰,二尖瓣狭窄,重症哮喘,COPD;减少回心血量减轻心脏负担 ②转折或卧身呼吸: 充血性心衰,神经性疾病 ③平卧呼吸: 肺叶切除术后,神经性疾病,肝硬化(肺内分流),低血容量
呼吸频率
12-20次/min,呼吸脉搏比1:4,体温升高1℃呼吸加快4次/min
体温升高1℃→呼吸加快4次/min,心率加快12-18次/min
呼吸过速→发热疼痛,贫血心衰 呼吸过缓→麻醉镇静颅高压
①浅快: 呼吸机麻痹,腹水鼓肠肥胖,肺部疾病 ②深快: 运动/激动→过度通气→呼碱→游离钙↓膜屏障作用↓→发麻手足搐溺呼吸暂停 ③深慢/Kussmaul: 酸中毒→通过肺排出CO2进行代偿
呼吸节律
①潮式/陈-施: 浅慢-深快-浅慢-停 ②间停/比奥: 规律呼吸几次后突然停止一段时间
呼吸中枢兴奋性降低反馈机制失常→只有严重低氧和CO2潴留才能兴奋呼吸中枢→排出二氧化碳后再次出现 多见于中枢神经系统病变以及某些中毒;间停比潮式严重见于临终前
③抑制性: 剧烈疼痛所致吸气中断 ④叹气样: 正常呼吸节律中插入一次深大呼吸伴叹息声
触
胸廓扩展度
扩张受限→积液积气胸膜增厚肺不张
语音震颤
肩胛间区及左右胸骨旁1,2肋间隙最强,肺底最弱 上>下,右>左
增强→实变(大叶性肺炎实变期/肺梗死),空洞,胸腔积液上方 减弱或消失→COPD支哮肺不张肺水肿;大量积液或气胸,胸膜增厚粘连,皮下气肿
扣
正常叩诊音为清音,Traube鼓音区(左侧腋前线下方有胃泡存在)
肺界
肺上界: 肺尖宽度/Kroning峡→正常4-6cm,变窄(结核),变宽(COPD)
肺前界: 心脏的绝对浊音界→扩大(心脏大了),缩小(COPD气体)
肺下界: 锁骨中线6肋间隙-腋中线8肋间隙-肩胛线10肋间隙→降低(COPD支哮导致肺气肿),上升(肺不张/腹内压升高/胸腔积液) 肺下界移动度: 6-8cm→减弱(弹性消失COPD/萎缩肺不张纤维化/炎症水肿),消失(膈肌麻痹/大量胸腔积液气胸/胸膜广泛粘连)
异常叩诊音
①浊音或实音→含气量减少的病变(不张梗死肺炎等);不含气的占位病变 ②过清音→COPD支哮(呼气困难导致含气增多) ③鼓音→气胸 ④空翁音(鼓音+金属回响)→空洞巨大位置表浅腔壁光滑,张力性气胸
清音-过清音-鼓音-实音-浊音→正常,异常
听
正常呼吸音
①气管呼吸音 ②支气管呼吸音→喉部,胸骨上窝,背部6,7颈椎及第1,2胸椎附近 ③支气管肺泡呼吸音→胸骨两侧第1,2肋间隙,肩胛间区第3,4胸椎水平及肺尖前后部 ④肺泡呼吸音→大部分肺野;乳房下部及肩胛下部>腋窝下部>肺尖
肺泡呼吸音↓→胸痛重症肌无力,COPD支哮,胸水气胸,腹水,肺炎 肺泡呼吸音↑→甲亢贫血酸中毒
异常支气管呼吸音/异常支气管肺泡呼吸音
实变/空洞/积液上方→传导增强
COPD心源性哮喘→湿罗音或干湿啰音共存;支哮→干啰音(哮鸣音)
湿罗音
气体通过分泌物时形成的水泡破裂,小气管壁黏着陷闭吸气时突然张开重新充气所产生的爆裂音
特点
①断续短暂多个出现 ②吸气时或吸气末 ③部位性质恒定 ④咳嗽后减轻消失
分类
①粗湿罗音/大水泡(吸气早期响亮) ②中湿罗音/中水泡(吸气中期低调) ③细湿罗音/小水泡(吸气晚期音调高稀疏不连续) ④捻发音
干啰音
气管狭窄或堵塞空气吸入或呼出时形成湍流
特点
①高长乐性 ②均可但呼气明显 ③易变化
分类
①高调干啰音/哨笛音(小支气管或细支气管) ②低调干啰音/鼾音(气管主支气管)
胸膜摩擦音
纤维蛋白渗出脏壁两层摩擦,积液量较少时闻及较大时消失,前下侧胸壁,吸气末或呼气初较明显,屏气消失(与心包摩擦音鉴别)
COPD
病理慢支炎和肺气肿
慢支炎 吸烟,先大支气管→小支气管,主要病变在细支气管(烟尘停留) 病理变化→上皮(4),腺体(2),管壁(3);咳痰喘反复发作3+2
肺气肿主要累及肺实质 慢支;肺气肿→末梢肺组织含气过多,弹性成分被破坏→呼气性呼吸困难 分类→阻塞性/肺泡性(中央/周围/全),间质性,代偿性,瘢痕旁,老年性 △周围性/间隔旁性肺气肿 VS 瘢痕旁性→腺泡远端肺气肿
慢支导致肺气肿的原因(门堵住+没有力气)→细支气管及其周围组织的慢性炎症→①管腔狭窄+粘液增多+清除能力减弱=细支气管不完全堵塞 ②Ne活跃弹性蛋白酶↑+氧自由基增多或北欧α抗胰蛋白酶↓=弹性成分破坏肺回缩无力→末梢肺组织含气量增多
中老年吸烟咳痰喘
临床表现
持续气流受限-呼气性呼吸困难,慢支炎,肺气肿
病生
提示小气道病变的指标(3)→气流流速明显下降→阻塞性通气障碍→累及肺泡壁cap
并发症
并发Ⅱ呼衰肺性脑病,自发性气胸,慢性肺心病
辅助检查
肺功能首选(一秒率定性一秒量定量),并发自发性气胸首选X,并发肺性脑病首选血气分析
治疗
不完全可逆→戒烟,稳定期治疗以及评估(ABCD),急性加重治疗,禁用(吗啡地西泮<7.2补碱)
△呼吸系统<7.2<10补碱;DKA<7.1<5补碱
诊断呼吸系统体征→语音震颤,叩诊音,呼吸音,啰音
慢性肺心病
病理
病理诊断标准→肺动脉瓣下2cm处右心室前壁肌层厚度>5mm
病因→慢性肺疾病(COPD最常见);肺血管病变;胸廓病变
病理改变→肺(原有+5);心(代偿失代偿)
慢性肺部疾病→缺氧导致肺血管痉挛重构血液粘稠血容量增加→肺动脉高压P2亢进(关键)→右心功能不全,缺氧导致肺动脉痉挛是最主要的机制
临床表现
①右心大顺钟向转位→负性心尖搏动 ②代偿失代偿期均可有→原有肺疾病表现(发绀心悸/颈静脉怒张/肝界下移),肺动脉高压表现(P2亢进通常分裂/喉返声嘶),右心大的表现(剑突下收缩期搏动/三尖瓣收缩期杂音) ③仅失代偿期可有→呼衰,右心衰(三尖瓣舒张期杂音)
辅助检查
X线即看肺又看心首选→肺(宽儿上高三,很耀武扬威,逼我要零七,残根征),心 心→心电图(右房大/右室大),超声心动图
并发症
呼衰甚至肺性脑病,酸碱失衡电解质紊乱(肺/ADS),下肢深静脉血栓形成(血液粘稠),心律失常(多为房早室上速),休克消化道出血DIC
治疗
控制感染,改善呼吸功能,防治并发症→氧疗,不常规利尿剂强心苷(4个指针),血管扩张药
支哮
病理 呼吸道过敏→细支气管可逆性发作性痉挛 Ⅰ型变态反应,粘液栓-嗜酸粒(夏科莱登结晶)
Ⅰ型变态反应(速发型)→支哮,荨麻疹,过敏性休克
发作性呼吸困难,呼气性呼吸困难,哮鸣音(3),不典型哮喘(3)
病因机制
遗传环境因素→气道慢性炎症(T)-气道重构,气道神经调节失衡(4)→气道高反应性
辅助检查
肺功能首选(阻塞性,舒张12%或200ml,激发20%,PEF10%20%);血气分析(早期过度通气→肺泡通气量进一步↓);X;痰查嗜酸粒/FeNO
治疗
脱离变应原防治最有效,缓解性药物;控制性药物;不同分期的治疗(急性发作,慢性持续,临床缓解)
急性发作期→轻(步行或上楼气短/散在哮鸣音/通气血气正常),中,重,危重
慢性持续期→2级方案,严重的从3级方案
奇脉/吸停脉
三循环→右心衰,缩心炎,大量心包积液 三呼吸→大量胸腔积液,严重COPD,严重支气管哮喘
COPD和哮喘鉴别→病因年纪,临床表现(长期反复间断咳嗽/发作性干咳喘息),共同点(阻塞性通气障碍/呼气性呼吸困难/体征),不同点,低氧血症机制,治疗
严重的支气管哮喘和心源性哮喘鉴别→病史/年纪,临床表现(发作性干咳喘息/粉红色泡沫痰),呼吸困难类型,啰音,心脏,X线,都可用茶碱
支扩
病理
支气管管腔持久性扩张伴管壁纤维性增厚;机制(它软了有人拉它)
△影响气道口径因素→肺组织的牵拉,跨壁压差,神经(交感/副交感),化学因素
多继发于慢支,支气管肺炎(麻疹百日咳),肺结核 长期咳嗽,咳大量浓痰,50-70%咯血,固定持久湿罗音 合并感染→无铜绿假单胞菌感染的高危因素(针对流感嗜血杆菌-氨苄西林/舒巴坦);有(三四代头孢/喹诺酮/氨基糖苷类/碳青霉烯)
HRCT,纤支镜明确出血 △以HRCT作为金标准→支扩,肺纤维化
△杵状指见于→呼吸,循环,消化,其它
肺脓肿
饮酒脑卒中后寒战高热,咳大量浓臭痰后体温降低,可伴咯血,体征
吸入性最常见,血源性,继发性
X线→早期,之后,停药指针
空洞→肺脓肿(急性/慢性);肺结核;肺癌;肺链/流感嗜血杆菌/军团菌/间质性 好发部位→大叶性肺炎,小叶性肺炎,肺结核,肺梗死,特发性肺间质纤维化
传导增强
实变,空洞,胸腔积液上方 实变体征→浊音实音,语颤增强,异常的支气管或支气管肺泡呼吸音
肺炎
病理
①大叶性→肺链1237,肺泡纤维素性炎,四期,支气管不受累,并发症(4) ②小叶性→肺链4610/金葡,细支气管及其周围的化脓性炎,某些疾病并发症(4) ③病毒性→间质性炎,病毒包涵体(密密麻麻/志同道合)
确定肺炎(X/CT)→CAP/HAP?→严重程度(主要次要标准)→确定病原体(首选痰培养10^7)
肺链,金葡菌,克雷伯杆菌,军团菌,支原体,病毒 →起病,痰液,人群,表现,血WBC,空洞,X线,抗生素
间质性肺炎→病毒衣原体支原体 非典型病原体→军团菌衣原体支原体,大环内酯类 体征→实变传导增强
解剖结构→大叶性,小叶性,间质性 病因→感染,非感染
用药后72h无效→见于5
间质性肺疾病
慢性进行性呼吸困难干咳少痰杵状指;HRCT;肺功能
特发性肺纤维化→Velcro啰音/爆裂音→HRCT,治疗
结节病(全身系统疾病)→双肺门淋巴结肿大,皮肤结节性红斑→支气管镜活检,治疗分期
特发性肺纤维化,结节病,过敏性肺炎,肺泡蛋白沉着症,嗜酸性粒细胞肺炎 →BALF(支气管肺泡灌洗),影像学
皮肤结节性红斑→结核性风湿症,结节病,白塞病,炎症性肠病,干燥综合征(紫癜样皮疹更有特点) CD8+T→不再爱过
肺结核
发热,咳嗽咳痰,咯血,乏力盗汗体重减轻,胸痛,呼吸困难,结核性风湿热
PPD/OT;X线首选(多形性改变三种病理变化并存-活动性/机体局限修复);痰涂片(5000-10000/ml)痰培养(2-8w)确诊肺结核;其它;菌阴性肺结核;判断活动性
治疗→原则;一线(H,R,Z,S,E);二线(喹诺酮,异烟胺,卡那霉素,阿米卡星,对氨基水杨酸);方案(初治24/复治26/MDR-TB-7);预防性抗结核治疗(4)
发热
低热37.3-38,中热,高热,超高热
长期低热考虑→5
吸收热见于→3
热型→稽留热,弛张热,间歇热,回归热,波状热,不规则热
皮肤
①环形红斑→风湿,结核性风湿热 ②盘状红斑/蝶形红斑→SLE ③结节性红斑→结核性风湿热,白塞病,炎症性肠病,结节病,干燥综合征(紫癜样皮疹) ④Olser结节,Janeway损害→感染性心内膜炎 ⑤玫瑰疹→伤寒
肺癌
病理
中央(主叶段)/周围/弥漫型;发病率(腺癌>鳞癌>小细胞癌),恶性程度(肖大显灵类) 特殊类型腺癌→细支气管肺泡癌,黏液癌,瘢痕癌 APUD/神经内分泌癌(起源于嗜银细胞)→小细胞癌,大细胞神经内分泌癌,类癌 隐性肺癌(无淋巴结转移)→无明显肿块,影像阴,痰细胞学阳 早期肺癌(无淋巴结转移)→中央型(局限于管壁未侵犯肺实质);周围型(<2cm结节状)
男性最常见的恶性肿瘤→发病率;恶性程度
中老年人刺激性干咳痰中带血体重下降→原发肿瘤引起,肿瘤局部扩展,远处转移,副癌综合征
低剂量CT筛查,发现定位→X线(横S征)/CT/MRI;活检金标准;PTE;分子病理学-EGFR
T(357),N(0-3),M分期
治疗
小细胞肺癌→首选化疗 ⅠⅡ期非小细胞癌→首选手术,辅以化疗 腺癌→EGFR→厄诺/吉非替尼
肺血栓栓塞
DVT,PTE
机制→栓子栓塞缺氧痉挛→肺动脉高压→右心急剧扩大,左心输出量减少
长期卧床下床运动后突发呼吸困难胸痛晕厥,P2亢进通常分裂,右心大,过度通气
诊断→首选CTPA,肺动脉造影金标准,放射性核素肺通气/血流灌注显像,MRPA
肝素抗凝必须,溶栓看情况
特发性肺动脉高压
病因不明,首选超声心电图,金标准(右心导管测压≥25mmHg)
低氧血症主要机制
COPD,支哮,慢性肺心病→ ARDS→ 间质性肺疾病→ PTE→
过度通气
支哮,PTE,癔症,ARDS,气胸,急性肺水肿
ARDS
肺内肺外因素→1w急性或进展性呼吸困难,双肺渗出影,吸氧后不好转(顽固低氧血症)
诊断→首选血气分析(早期过度通气/必备条件PaO2/FiO2≤300);X-CT(间质性肺炎→肺水肿渗出→肺纤维化) △肺泡性肺水肿→①ARDS(重力作用集中在中下肺野外带) ②急性左心衰(心脏周围肺门/肺门蝶翼征)
治疗→首要治疗原发病,高浓度吸氧(合适水平PEEP/小潮气量),干
急性弥漫性肺泡损伤→通透性↑,透明膜,非心源性肺水肿,散在出血点,肺不张
呼衰
ⅠⅡ→换气/通气→急性慢性→治疗
慢性Ⅱ合并代碱→机械通气过度,利尿剂,不恰当补碱
呼吸兴奋剂→呼吸道通畅,呼吸肌正常,频繁抽搐禁用,适用于中枢抑制通气障碍 慢性阿米三嗪,急性多沙普仑
胸膜疾病内外科
胸腔积液
渗出性,漏出性→病因,比重,蛋白,细胞计数,胸水/血清LDH,葡萄糖 △肿瘤不典型,渗出性漏出性都可
结核性,肿瘤性,急性脓胸→ADA(45),CEA(20),LDH(200/500),PH,主要细胞,其它,治疗 △PH<7→急性脓胸,食管破裂
诊断胸腔积液→首选X(影像特征/分度)
明确积液性质→CT提示,胸穿金标准(B超引导),胸腔镜(怀疑恶性肿瘤)
抽胸水→复张后肺水肿,胸膜反应
气胸
X;闭合/开放性/张力性→别称,破口,胸膜腔内压,纵膈,急救(20%);自发性(原发/继发)
积液积气的体征→共同点(>500ml有明显症状),不同点 △正常肺下界移动度6-8cm;大量胸腔积液气胸/广泛胸膜粘连/膈神经麻痹→消失
胸腔闭式引流
位置→气胸,胸水;插管,拔管(肺扩张+有无气液排出)
慢性脓胸
最常继发于肺部感染,肺链最常见
血胸(进行性,凝固性),分度(0.5-1L),临床表现→胸腔积液+血容量降低
呼吸系统重要体征→COPD,肺炎实变,胸腔积液,气胸,肺泡性肺水肿,肺不张