导图社区 要命的牙痛
- 56
- 0
- 0
- 举报
要命的牙痛
严女士因牙痛问诊,后突发脑卒中,原因竟是因为大动脉炎?!推测:因为牙龈卟啉单胞菌可以引起发炎,它还能导致常见的抗生素抗性。事实上它们会把对牙齿有益的细菌挤兑走,并取代它们的位置。——牙周有毒的致病菌通过内毒素、外毒素和酶侵袭血管内皮细胞或引起免疫反应,从而造成血管的直接损害。牙周炎可引起大动脉炎、AS等心血管疾病。
编辑于2022-11-10 17:01:00 江苏省- 相似推荐
- 大纲
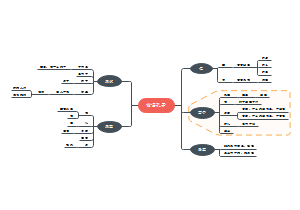
脑梗死
并发症
高血糖——脑梗死患者血糖增高的原因: (1):原发性糖尿病、隐匿性糖尿病或葡萄糖耐量异常 (2):脑梗死后应激性高血糖 血糖升高程度与梗死灶大小呈正相关,表明脑梗死并发高血糖是梗死面积扩大和预后差的独立危险因素。 高血糖是脑梗死患者超早期接受溶栓治疗发生脑出血的独立危险因素。
脑心综合征,又称脑源性心脏损害,指并发于各种脑部病变(卒中、癫病、外伤、头部手术等)的心脏损害。其主要临床表现包括心电图(ECG)复极改变、心律失常、血浆心肌酶活性升高、心脏功能障碍等,严重者可发生猝死。 病因: (1):自主神经功能变化 (2):体液调节功能紊乱 (3):电解质紊乱 (4):下丘脑-垂体-肾上腺轴兴奋
吞咽障碍
脑梗死早期相关精神症状 幻觉妄想 记忆障碍 痴呆 脑梗死后焦虑和抑郁
血管性痴呆、脑梗死后出血、脑梗死后视野缺损、脑梗死后压疮、应激性溃疡、下肢静脉血栓、肺部感染、尿路感染
治疗
超早期(1-6h)
急性脑梗死治疗的成功与否,取决于能否及时恢复脑灌注。目前建立再灌注的措施主要为直接手术或血管成形术和溶栓药物治疗,对于严格筛选出的符合溶栓指征的患者应尽早给予静脉溶栓或者动脉溶栓。溶栓治疗旨在溶解已形成的微小血栓,在出现不可逆性损害之前实现再灌注,从而阳断缺血级联反应的发展,是目前拯救微循环障碍的最有效方法。溶栓药可直接激活纤溶酶原使其形成纤溶酶,从而溶解血栓中的纤维蛋白。
目前已被食品和药物管理局 (Food and Drug Administration,FDA)批准用于临床溶血栓治疗的溶栓药物有:尿激酶(UK)、链激酶(SK)、基因重组组织型纤溶酶原激活物(rt-PA)、重组单链尿激酶型纤溶酶原激活物(rscu-PA)、甲氧苯甲酰纤溶酶原-链激酶激活剂复合物(APSAC) 等。不推荐在临床试验以外使用其他溶栓药物。其作用机制都是利用外源性激活途径使血栓中纤维蛋白上的纤溶酶原(PIlG)转变为纤溶酶(PL),纤溶酶使纤维蛋白降解成纤维蛋白降解产物(FbDP),这时血检完全或不完全溶解;然而,伴随着血浆中纤维蛋白原(Fg)的降解,也或多或少地产生了纤维蛋白原的降解产物(FgDP),这也是溶血栓药物易致出血症状的原因之一。
急性缺血性脑卒中溶栓治疗引起出血,尤共是脑出血的原因: (1)缺血后血管壁损伤,当血管再通,恢复血流后会引起血液外渗 (2)继发纤溶区止血、凝血功能障碍。 (3)血流再通后灌注压增高。 溶栓方法:静脉溶栓、动脉溶栓、机械取栓
早期(急性期,6h-2周,病情严重可持续四周)
急性期应及早应用脑细胞保护剂并进行综合治疗,包括应用钙离子拮抗剂、自由基清除剂、兴奋性氨基酸 N-甲基-D-天冬氨酸(NMDA)妥体拮抗剂和其他脑细胞代谢激活剂,是超早期治疗措施的延续与调整。
(1)抗血栓治疗:对不适于溶栓治疗者,急性期抗血栓治疗主要包括抗凝、降纤及抗血小板、改善血循环疗法。 (2)对症治疗;应用脑保护剂、抗脑水肿、降颅压、调整血压、控制血糖、降低体温等。 (3)预防并发症:常见并发症有高血压、脑水肿与颜内压增高、肺内感染、癫痫、吞咽因难、深静脉血栓等。 (4)加强支持疗法:保持呼吸道通畅,保证营养,维持体液平衡等。
恢复期(2/4周至1年)
一般治疗:按患者经济条件可适当使用改善脑循环、营养神经、促代谢的口服药和中医中药、针灸等辨证施治。 康复治疗:有神经功能缺损(语言障碍、瘫痪等)者应尽早开始康复治疗。 预防新梗死:控制高危因素,同时应用抗血小板药物。急性期脑梗死复发的风险很高,卒中后应尽早开始二级预防。
后期(后遗症期,一年以后)
治疗原则:预防复发,功能锻炼,继续康复治疗
诊断
诊断流程:急性缺血性卒中的诊断流程包括以下 5个步骤。 (1)是否为脑卒中:排除非血管性疾病。 (2)是否为缺血性卒中:进行脑CT 或 MRI检查排除出血性脑卒中。 (3)脑卒中严重程度:根据神经功能缺损量表评估。 (4)能否进行溶栓治疗:核对适应证和禁忌证。 (5)病因分型:参考TOAST标准,结合病史、实验室、脑病变、血管病变等检查资料确定病因。
诊断要点:(1)急性起病,症状多在短时间肉明显加重。 (2)部分病例在发病前可有短暂性脑缺血发作。 (3)症状持续超过1 h,病情多在几小时或几天内达到高峰。部分患者的症状可进行性加重或波动。 (4)CT 或 MRI 等影像学检查可发现缺血病灶,并排除脑出血等其他病变。 (5)可排除非血管性脑部病变。
大脑中动脉高密度征 见于大脑中动脉供血区域脑梗死的 CT 平扫图像,表现为大脑中动脉密度增高,高密度的成分代表大脑中动脉腔内血凝块、血栓或栓子;而相应大脑中动脉供血区域脑组织密度变化不明显(梗死 24 h 内),相应大脑中动脉供血区域脑组织密度减低、脑沟变浅(梗死 24 h 后)。 是大脑中动脉区域早期脑梗死(梗死 24 h 内)的敏感征象,也是提示预后不良的征象(梗死 24 h 后存在)。
脑实质低密度 表现为脑灰质密度轻度降低,由于超早期梗死病变区的血管源性水肿比较轻,脑实质密度减低程度较小。 因此,在观察时要用较窄的窗宽及合适的窗位,且双侧对比才能发现,当双侧相同部位 CT 值差值 1.8 HU 以上,在排除其他病变的基础上,可诊断超急性期脑梗死。 局部脑肿胀征 表现为局部脑组织肿胀,脑沟变浅、消失,病灶呈扇形或斑片状。 其病理基础是脑组织水肿形成的占位效应,根据病变部位及大小的不同,可以分别或同时出现以下征象: 基底池两侧不对称; 局部脑沟消失; 脑室受压变形(当病变位置靠近脑室时,相邻的脑室受压)。
临床表现
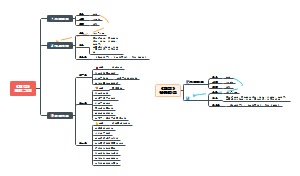
颈内动脉闭塞综合征
病灶侧单眼黑蒙,或病灶侧Horner征(因颈上交感神经节后纤维受损所致的同侧眼裂变小、瞳孔变小、眼球内陷及面部少汗);对侧偏瘫、偏身感觉障碍和偏盲等(大脑中动脉或大脑中、前动脉缺血表现);优势半球受累还可有失语,非优势半球受累可出现体像障碍等。尽管颈内动脉供血区的脑梗死出现意识障碍较少,但急性颈内动脉主干闭塞可产生明显的意识障碍。
大脑中动脉闭塞综合征
(一)1.主干闭塞 出现对侧中枢性面舌瘫和偏瘫、偏身感觉障碍和同向性偏盲;可伴有不同程度的意识障碍;若优势半球受累还可出现失语,非优势半球受累可出现体象障碍。
(二)皮质支闭塞 上分支闭塞可出现病灶对侧偏瘫和感觉缺失,Broca失语(优势半球)或体象障碍(非优势半球);下分支闭塞可出现Wernicke失语、命名性失语和行为障碍等,而无偏瘫。
(三)深穿支闭塞 对侧中枢性上下肢均等性偏瘫,可伴有面舌瘫;对侧偏身感觉障碍,有时可伴有对侧同向性偏瘫;优势半球病变可出现皮质下失语。
大脑前动脉闭塞综合征
(一)主干闭塞 前交通动脉以后闭塞时额叶内侧缺血,出现对侧下肢运动及感觉障碍,因旁中央小叶受累小便不易控制,对侧出现强握、摸索及吸吮反射等额叶释放症状。若前交通动脉以前大脑前动脉闭塞时,由于有对侧动脉的侧支循环代偿,不一定出现症状。如果双侧动脉起源于同一主干,易出现双侧大脑前动脉闭塞,出现淡漠、欣快等精神症状,双侧脑性瘫痪、二便失禁、额叶性认知功能障碍。
(二)皮质支闭塞 对侧下肢远端为主的中枢性瘫痪,可伴有感觉障碍;对侧肢体短暂性共济失调、强握反射及精神症状。
(三)深穿支闭塞 对侧中枢性面舌瘫及上肢近端轻瘫。
推测:结合临床发病率、血管管径及侧支循环建立的难易程度,我认为是左半球大脑中动脉的皮质支上支梗死,表现为初级皮质运动中枢、优势半球的运动性语言中枢和书写中枢等障碍,此案例中的严女士:嘴巴歪了,流口水,讲话不清楚,右下肢无力,行走时一瘸一拐应该是面瘫、Broca失语症、右侧偏瘫症状。因为大脑中动脉的皮质支大多与大脑前动脉相吻合,但侧支循环尚可建立,我认为可不出现症状。
大脑后动脉闭塞综合征
(一)主干闭塞 对侧同向性偏盲、偏瘫及偏身感觉障碍,丘脑综合征,主侧半球病变可有失读症。(二)皮质支闭塞 因侧支循环丰富而很少出现症状,仔细检查科发现对侧同向性偏盲或象限盲,伴黄斑回避,双侧病变可有皮质盲;顶枕动脉闭塞可见对侧偏盲,可有不定型幻觉痫性发作,主侧半球受累还可出现命名性失语;距状动脉闭塞出现对侧偏盲或象限盲。(三)深穿支闭塞 丘脑穿通动脉闭塞产生红核丘脑综合征,如病灶侧小脑性共济失调、肢体意向性震颤、短暂的舞蹈样不自主运动、对侧面部感觉障碍;丘脑膝状体动脉闭塞可出现丘脑综合征,如对侧感觉障碍(深感觉为主),以及自发性疼痛、感觉过度、轻偏瘫和不自主运动,可伴有舞蹈、手足徐动和震颤等锥体外系症状;中脑支闭塞则出现大脑脚综合征(Weber综合征),如同侧动眼神经瘫痪,对侧中枢性面舌瘫和上下肢瘫;或Benedikt综合征,同侧动眼神经瘫痪,对侧不自主运动,对侧偏身深感觉和精细触觉障碍。
椎基底动脉闭塞综合征
(一)主干闭塞 常引起广泛梗死,出现脑神经、锥体束损伤及小脑症状,如眩晕、共济失调、瞳孔缩小、四肢瘫痪、消化道出血、昏迷、高热等,患者常因病情危重而死亡。(二)中脑梗死,常见综合征如下: 1. Weber综合征 同侧动眼神经麻痹和对侧面舌瘫和上下肢瘫。 2. Benedikt综合征 同侧动眼神经麻痹,对侧肢体不自主运动,对侧偏身深感觉和精细触觉障碍。 3. Claude综合征 同侧动眼神经麻痹,对侧小脑性共济失调。 4. Parinaud综合征 垂直注视麻痹。(三)脑桥梗死,常见综合征如下: 1. Foville综合征 同侧周围性面瘫,双眼向病灶对侧凝视,对侧肢体瘫痪。 2. Millard-Gubler综合征 同侧面神经、展神经麻痹,对侧偏瘫。 3. Raymond-Cesten综合征 对侧小脑性共济失调,对侧肢体及躯干深浅感觉障碍,同侧三叉神经感觉和运动障碍,双眼向病灶对侧凝视。 4. 闭锁综合征,又称为睁眼昏迷 系双侧脑桥中下部的副侧基底部梗死。患者意识清楚,因四肢瘫痪、双侧面瘫及球麻痹,故不能言语、不能进食、不能做各种运动,只能以眼球上下运动来表达自己的意愿。(四)延髓梗死 最常见的是Wallenberg综合征(延髓背外侧综合征),表现为眩晕,眼球震颤,吞咽困难,病灶侧软腭及声带麻痹,共济失调,面部痛温觉障碍,Horner综合征,对侧偏身痛温觉障碍。(五)基底动脉尖综合征 基底动脉尖综合征是椎-基底动脉供血障碍的一种特殊类型,即基底动脉顶端2cm内包括双侧大脑后动脉、小脑上动脉及基底动脉顶端呈“干”字形的5条血管闭塞所产生的综合征。其常由栓塞引起,梗死灶可分布于枕叶、颞叶、丘脑、脑干和小脑,出现眼部症状,意识行为异常及感觉运动障碍等症状。
病因
血管因素——动脉粥样硬化、高血压性小动脉炎等
血流动力学因素——高血压、低血压等
血液成分因素:血液病(白血病、贫血、红细胞增多症、血小板增多或缺乏)等
血液流变学异常及代谢综合征——高脂血症、糖尿病等
多由于破环血管内皮细胞,脂质异常沉形成斑块,造成血管狭窄
流行病学
年龄:老年高发;性别:女性略比男性多;职业:体力劳动、脑力劳动者多发;季节:四季都可以,但气温骤降时多发(冬季)
予以阿司匹林
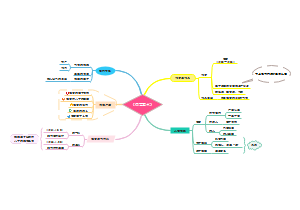
大动脉炎
大动脉炎是慢性肉芽肿性大血管炎,主要累及主动脉及其主要分支,多见于育龄期女性(≤50 岁)。大动脉炎受累动脉自外膜起病,病理主要表现为慢性炎症和纤维化。 外膜纤维化逐步累及中膜及内膜, 致管壁增厚、管腔狭窄甚至闭塞,影响相应脏器供血,最终导致组织器官功能障碍甚至衰竭。 根据患者受累动脉分布不同,临床可分为头臂动脉型、胸-腹主动脉型、主-肾动脉型、混合型和肺动脉型 5 种类型。 由于受累动脉不同,患者临床表现也不尽相同。
加用糖皮质激素治疗,10天后症状逐渐好转,牙痛发热也缓解
病因
遗传因素、环境因素
自身免疫因素:大动脉炎早期组织局部巨噬细胞、树突状细胞(dendriticell, DC)、自然杀伤(natural killer, NK)细胞、γδT 细胞、CD8+T 淋巴细胞浸润增多,晚期则以 CD4+T 淋巴细胞以及巨噬细胞为主。 因此,天然免疫及适应性免疫均参与了大动脉炎的发病过程。在免疫发病机制方面,已知细胞免疫辅助性 T(T helper,Th)1、Th17 细胞异常在大动脉炎病理改变中占主导作用,而体液免疫在其中的作用尚不清楚。
细胞因子及信号通路:大动脉炎发病过程中,组织局部异常活化的免疫细胞及组织细胞均可分泌多种细胞因子和蛋白酶。 这些因子与免疫细胞、组织细胞相互作用,一方面可招募或激活免疫细胞,维持组织局部炎症及免疫反应,另一方面又可作用于组织细胞,使其异常增殖、细胞外基质分泌增多,最终导致血管重塑。
免疫反应
发病机制
诊断:主要是实验室诊断——血沉(ESR)、白细胞(WBC) 、球蛋白(α2和γ)、C反应蛋白(CRP)、抗链球菌溶血素O(ASO)、血清抗主动脉抗体;影像学、血管造影等
症状
全身症状 少数患者在局部症状或体征出现前可有全身不适、疲劳、发热、食欲不振、恶心等非特异性全身症状
局部症状(主要是以血管进行分型) Ⅱ型:临床表现与Ⅰ型相似,部分病人会出现背痛,背部听诊可闻及血管杂音。 Ⅳ型:临床表现与Ⅲ型相似,但背部不能闻及杂音。 Ⅴ型:可出现上述所有症状。
治疗
一线治疗药物——皮质类固醇类激素(肾上腺皮质激素)
肿瘤化疗药物——甲氨蝶呤是治疗TA最常用的抗代谢类化疗药物
生物靶向药物——肿瘤坏死因子α拮抗剂、托珠单抗(目前临床最优)
抗风湿类药物——阿司匹林是常用的抗血小板凝集药物,同时具有抗炎、抗风湿的作用。
药物治疗
手术治疗:血管旁路术、球囊扩张术等
并发症:脑梗、高血压等
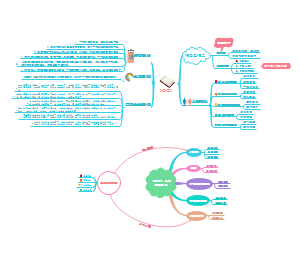
严女士
刚刚研究生毕业的白领,28岁,已婚,备孕中
右下颌智齿阻生牙
原因:由于邻牙、骨或软组织的阻碍,只能部分萌出或完全不能萌出的牙。 下领第三磨牙又称智牙,是最易发生阻生的牙。
并发症:智齿冠周炎、邻牙损伤、智齿含牙囊肿
右下颌急性智齿冠周炎
冠周炎是指阻生牙或正常牙在萌出过程中牙冠周组织发生化脓性炎性反应。
分类:慢性冠周炎、急性局限性冠周炎、急性扩散性冠周炎
症状:急性智齿冠周炎的主要症状为牙关周围软组织肿胀疼痛。如炎症影响咀嚼肌,可引起不同程度的张口受限,如波及咽侧则出现吞咽疼痛,导致患者咀嚼、进食及吞咽困难。病情严重者尚有周身不适、头痛、发热、食欲减退等全身症状。
治疗:全身治疗应注意休息,进流质饮食、勤漱口,应用抗生素控制感染。若有冠周脓肿形成,应在局麻下切开脓肿,置入橡皮条或碘仿纱条引流,感染波及邻近间隙,还应作相应间隙的切开引流术。 全身治疗应注意休息,进流质饮食,勤漱口,应用抗生素控制感染。
牙周炎影响全身疾病的可能机制:感染直接扩散、细菌进入血液循环扩散、牙周致病菌及其产物引起机体的炎症或免疫反应
慢性牙周炎——牙龈卟啉单胞菌→动脉粥样硬化(?)
表现:长期右侧下后牙(肿)痛
口服抗菌药、局部反复冲洗等正规牙科治疗,未缓解牙痛
卒中表现
第一次:嘴巴歪了,流口水,讲话不清楚,右手不能用筷子夹菜——10分钟消失
后几天经常发热,体温最高38.5°C,喉咙不痛,不咳嗽,不寒战
口服三天西力欣体温未降,第二代口服头孢菌素抗生素;广谱抗生素
第二次:嘴巴歪了,流口水,讲话不清楚,右下肢无力,行走时一瘸一拐——四个半小时也未能缓解,送院
推测:因为牙龈卟啉单胞菌可以引起发炎,它还能导致常见的抗生素抗性。事实上它们会把对牙齿有益的细菌挤兑走,并取代它们的位置。——牙周有毒的致病菌通过内毒素、外毒素和酶侵袭血管内皮细胞或引起免疫反应,从而造成血管的直接损害。牙周炎可引起大动脉炎、AS等心血管疾病。
牙周病会导致慢性发炎,这种发炎的影响并不局限于口腔,而是一种全身性的低度发炎,所以血管内壁的完整会慢慢受到破坏。久而久之,破损的血管壁黏上异常的脂肪层,就出现我们熟知的动脉硬化病变。
牙龈卟啉单胞菌(P gingivalis, Pg)通过抑制BMAL1表达,从而加重了人主动脉内皮细胞的氧化应激和炎症反应。
P gingivalis (Pg)促进动脉粥样硬化的发展并加剧氧化应激
其它表现:纳差,消瘦,贫血,全身发热,疲乏无力
查体:右侧120/80mmHg,左侧70/40mmHg;血沉很快(72m/h),超敏C反应蛋白明显升高(102mg/L),血红蛋白低(92g/L)