导图社区 《尼尔斯骑鹅旅行记》
《尼尔斯骑鹅旅行记》
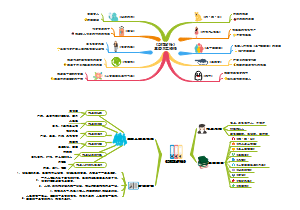
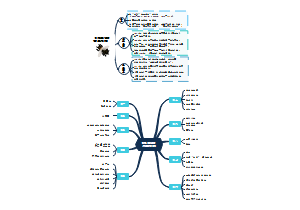
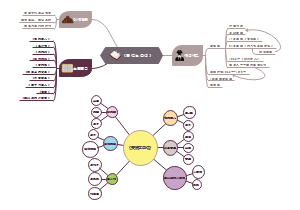
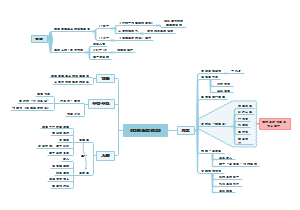
这是一篇关于的思维导图,主要内容包括:北欧五国,故事脉络,故事内核,写作特点,写作背景,作者拉格洛夫。《尼尔斯骑鹅旅行记》讲述了一个名叫尼尔斯的十四岁小男孩的故事。尼尔斯原本是一个调皮捣蛋、不爱学习、喜欢虐待小动物的男孩。然而,由于他捉弄了小狐仙,被小狐仙变成了一个拇指般大小的小人儿。变小后的尼尔斯能听懂禽兽的语言,并被家中的雄鹅莫顿带上天空,开始了一场骑鹅旅行。
编辑于2024-07-03 13:15:59- 整本书思维导图
- 写作特点
- 故事脉络
- 相似推荐
- 大纲