导图社区 肠病(上)
- 32
- 1
- 0
- 举报
肠病(上)
总结多种肠道疾病(包括克罗恩病、溃疡性结肠炎、肠梗阻等)的病因、病理、临床表现、治疗等内容。干货满满。喜欢的朋友建议收藏观看。
编辑于2023-03-07 17:29:30 云南- 肠病
- 相似推荐
- 大纲
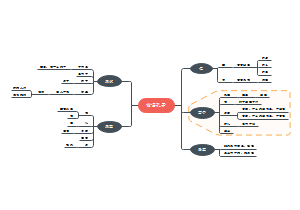
肠病
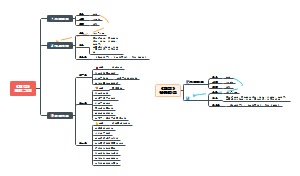
肠结核
机制
含结核分枝杆菌的肠内容物在回盲部停留较久,增加了局部肠粘膜感染机会
结核分枝杆菌易侵犯淋巴组织,回盲部淋巴组织丰富
病理
主要位于回盲部
溃疡型肠结核:肠管变形、狭窄
增生型肠结核:梗阻
混合型肠结核
临床表现:腹痛(多在右下腹压痛)、腹泻、便秘、腹部肿块、结核毒血症
检查
结核菌素试验PPD、γ-干扰素释放试验/T-Spot TB试验阳性有助于诊断
小肠造影:溃疡型肠结核:病变肠断激惹征象,排空快充盈不佳,正常长短充盈良好(跳跃征)
结肠镜:病变肠粘膜充血、水肿、溃疡(鼠咬状),病检有价值
治疗:休息、营养、抗结核、对症治疗;手术适应症:穿孔、梗阻、肠瘘、大出血
肠伤寒穿孔
病因&病理
伤寒杆菌经口进入肠道,侵入回肠末段侵入回肠末段淋巴滤泡,在发病的第二周发生坏死,形成溃疡,肠腔压力增高可急性穿孔,由于肠伤寒极少引起腹膜反应与粘连,形成急性弥漫性腹膜炎。
临床表现:已确诊为伤寒的病人突发右下腹痛,短时间内扩散至全腹,腹膜炎征象,X检查气腹,穿孔后反有脉搏增快,白细胞增加,体温下降,穿刺脓液
治疗:病人虚弱,原则式施行穿孔缝合术,术后抗感染,营养支持。
急性出血性肠炎
病因不明确的肠管急性炎症
病因&病理:感染、过敏,近年来认为与C型Welch杆菌的β毒素有关,肠道内缺乏胰蛋白酶,不足以破坏β毒素导致本病。空肠、回肠多见,肠管扩张,肠壁各层水肿、炎性浸润、充血、广泛出血坏死、溃疡甚至穿孔,附有黄色纤维素性渗出和脓苔。病变多发生在肠系膜侧,受累肠段系膜也有充血、水肿。
临床表现:腹痛(绞痛)、腹胀、呕吐、腹泻、便血、全身重度症状
治疗
非手术治疗: ①维持水、电解质酸碱平衡,需要时可少量多次输血; ②禁食、胃肠减压; ③用广谱抗生素及甲硝唑; ④防治脓毒血症及休克; ⑤静脉营养,时肠道休息; ⑥生长抑素控制腹泻、便血;
手术适应症:坏死、穿孔、腹膜炎、反复大量出血,肠梗阻
溃疡性结肠炎UC
病理
病变位于大肠,呈连续性、弥漫性分布,多数在直肠、乙状结肠,可扩展至降结肠、横结肠、甚至全结肠。
固有膜内弥漫性淋巴细胞、浆细胞、单核细胞浸润为UC基本病变
活动期黏膜呈弥漫性炎症,隐窝炎、隐窝脓肿融合破溃形成溃疡,结肠病变局限于黏膜及黏膜下层,很少深入肌层,所以穿孔、瘘管、腹腔脓肿少见
少数累及结肠全层可发生中毒性巨结肠(肠壁重度充血、肠腔膨大、肠壁变薄、溃疡累及肌层至浆膜层,肠并发急性穿孔)
缓解期:结肠炎反复发作慢性过程中,黏膜不断破坏及修复,结构破坏(化生、息肉、腺体变形),结肠变形缩短、结肠袋消失,肠腔狭窄
临床表现:低、中度发热,消瘦、低蛋白血症,腹痛、腹泻、粘液脓血便,里急后重(直肠病变),食欲减退、恶心呕吐
体征:轻、中性患者左下腹压痛;重型、爆发型患者明显压痛、鼓肠。中毒性巨结肠、肠穿孔→腹肌紧张、反跳痛,肠鸣音减弱。
临床分型
初发型
慢性复发型
活动期严重程度分型:见教材
并发症
中毒性巨结肠:多发生在重症UC患者,结肠病变广泛而严重,累及肌层与肠肌神经丛,肠壁张力减退,结肠蠕动消失,肠内容物与气体大量积聚,引起急性结肠扩张,一般以横结肠最为严重。低钾、钡剂灌肠、结肠镜、抗胆碱能药、阿片类诱发
结直肠癌变:多见于广泛性结肠炎、幼年起病,病程漫长者。癌变发生在黏膜下,易漏诊
出血、穿孔
检查
自身抗体检查:P-ANCA,抗酿酒酵母抗体ASCA,P-ANCA+/ASCA-助诊UC
结肠镜
黏膜粗糙呈细颗粒状,弥漫性充血水肿,血管纹理模糊,出血
病变处见弥漫性糜烂或多发性溃疡
慢性病变见假息肉及桥状黏膜,结肠袋消失
钡剂灌肠(重症病理禁忌):毛刺状、锯齿状小龛影,铅管状
治疗
一般治疗:休息、饮食、营养,对症支持(对腹痛腹泻者,抗胆碱能药,止泻药:地芬诺酯/洛哌丁胺,慎用)
药物治疗:氨基水杨酸制剂(柳氮磺吡啶、奥沙拉嗪),糖皮质激素(急性期)
克罗恩病CD
胃肠道慢性炎性肉芽肿性疾病。多见于末段回肠和邻近结肠,但从口腔至肛门各段消化道均可受累,呈节段性或跳跃式分布。
病理
大体形态
病变呈节段性或跳跃性,而非连续性
早期呈鹅口疮样溃疡;随后溃疡增大,形成纵行溃疡和深“裂隙”溃疡,降黏膜分割为鹅卵石样外观
病变累及肠壁全层,肠壁增厚变硬、肠腔狭窄
组织学
非干酪坏死性肉芽肿,由类上皮细胞和多核巨细胞构成,可发生在肠壁各层和局部淋巴结
裂隙溃疡深达黏膜下层甚至肌层
肠壁各层炎症,伴充血、水肿、淋巴管扩张、淋巴组织增生、纤维组织增生
临床表现:腹痛、腹泻、腹部包块、瘘管、肛门周围病变;发热、消瘦、维生素缺乏
并发症:肠梗阻最常见,其次为腹腔内脓肿,胆结石(胆盐肠内吸收障碍引起)
检查
自身抗体检查:(UC)P-ANCA,(CD)抗酿酒酵母抗体ASCA,P-ANCA+/ASCA-助诊UC
X线:黏膜皱襞粗乱、纵行溃疡或裂沟、鹅卵石征、假息肉、多发性狭窄、瘘管等,病变肠断激惹、痉挛、跳跃征、线样征
结肠镜、小肠镜、胶囊内镜
诊断
治疗:氨基水杨酸制剂(柳氮磺吡啶、奥沙拉嗪),糖皮质激素(活动期)
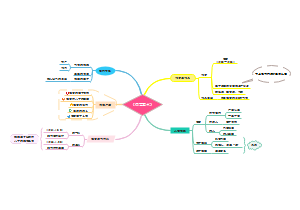
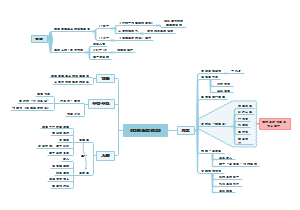
肠梗阻
病因&分类
梗阻发生原因
机械性肠梗阻:肠外因素:粘连及束带压迫、疝嵌顿、肿瘤压迫 肠臂因素:肠套叠、肠扭转、先天性畸形 肠内因素:蛔虫梗阻、异物、粪块或胆石堵塞
动力性肠梗阻:神经抑制或毒素刺激以致肠壁肌运动紊乱,但无器质性肠腔狭小。麻痹性肠梗阻常见(腹腔术后、腹部创伤、弥漫性腹膜炎),痉挛性肠梗阻(急性肠炎、肠道功能紊乱、慢性铅中毒)
血运性肠梗阻:肠管血运障碍,肠失去蠕动能力
假性肠梗阻:不明原因(肠平滑肌或肠壁内神经丛异常),反复发作的肠梗阻症状,但十二指肠、结肠蠕动正常。病人有肠蠕动障碍、腹痛、呕吐、腹胀、腹泻甚至脂肪痢,肠鸣音减弱。
有无血运障碍
单纯性肠梗阻
绞窄性肠梗阻
梗阻部位
高位小肠梗阻(空肠)
低位小肠梗阻(回肠)
结肠梗阻,因回盲瓣作用→内容物只能从小肠进入结肠,又称闭袢性肠梗阻
梗阻程度
完全性肠梗阻/不完全性肠梗阻
急性肠梗阻/慢性肠梗阻
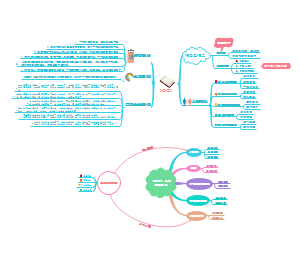
病理生理
局部变化
机械性肠梗阻后
梗阻以上:肠蠕动增强,肠内压增加,克服肠内容物通过障碍。 肠腔内因液体和气体积贮膨胀。液体主要来自胃肠道分泌液; 气体大部分是咽下的空气; 部分是血液弥散至肠腔内; 部分是肠内容物经细菌分解产生 ;
梗阻以下:肠管塌陷、空虚、存积少量粪便
小肠内压升高使肠壁静脉回流受阻,毛细血管、淋巴管淤积,肠壁充血水肿,液体外渗
由于缺氧,细胞能量代谢障碍→肠壁及毛细血管通透性增加,肠壁上有出血点,并由血性渗出液进入腹腔、肠腔。
闭袢性肠梗阻,肠内压可增至更高点,主要表现静脉回流受阻,肠壁充血、呈暗红色,继而动脉血云受阻,血栓形成,肠壁时许活力,肠管变紫黑色,肠内容物和细菌渗入腹腔,引起腹膜炎
全身变化
肠梗阻→吸收功能障碍(分泌液积存肠腔内)、肠壁渗液→体液丢失→水、电解质酸碱失衡 高位梗阻出现大量呕吐→脱水/胃酸、氯离子大量丢失→代碱 低位梗阻丢失大量碱性消化液+组织灌注不良(酸性代谢物堆积)→严重代酸
肠膨胀影响肠腔血运→渗出大量血浆至肠腔/腹腔 肠绞窄→丢失大量血浆和血液 蛋白分解增多,肝合成蛋白能力下降→血浆蛋白减少、血容量下降
血容量↓
低容量性休克、感染性休克
肠膨胀→腹压增高,横隔上移→影响肺内气体交换 腹痛、腹胀→腹式呼吸减弱 腹压增高、血容量不足→静脉回心血量不足→心输出量减少
心肺功能障碍
临床表现
机械性肠梗阻:梗阻部位以上强烈蠕动→腹痛(阵发性绞痛),伴有高亢的肠鸣音,当有积气、积液时肠鸣音呈气过水声或高调金属音。 若腹痛的间歇期不断缩短→呈持续性腹痛→警惕发生绞窄性肠梗阻 麻痹性肠梗阻:肠壁肌瘫痪,没有蠕动,无阵发性腹痛,仅有持续胀痛,肠鸣音减弱或消失
高位梗阻:较早出现呕吐,主要为胃、十二指肠内容物 低位梗阻:较晚出现呕吐,初为胃内容物,后为积蓄在肠内发酵、腐败呈粪样内容物 结肠梗阻:晚期出现呕吐,呈棕褐色或血性,是肠管血运障碍表现
高位梗阻腹胀不明显,可有胃型 低位梗阻腹胀明显,遍及全腹,可有肠型 闭袢性梗阻:腹部隆起不均匀对称。(结肠梗阻,回盲瓣关闭良好,腹周膨胀显著)
完全性肠梗阻:肠内容物不能通过梗阻部位→停止排气、排便 某些绞窄性肠梗阻,可排出血性粪便(肠套叠、肠系膜血栓) 梗阻初期,积存的气体和粪便仍可排除
诊断:教材
治疗
基础治疗
胃肠减压:减轻肠腔膨胀,利于肠壁血运恢复;减轻腹内压,改善膈肌抬高引起呼吸、循环障碍
纠正水、电解质和酸碱失衡,在单纯性肠梗阻晚期或绞窄性肠梗阻,需要补充血浆及红细胞
抗感染:预防或治疗腹部、肺部感染。
其他:吸氧,生长抑素减少胃肠液分泌,镇静、解痉。止痛应遵循急腹症治疗原则。
手术治疗
单纯解除梗阻手术:粘连松解术、肠切开去除粪石、蛔虫等,肠套叠、肠扭转复位术
肠切除术
肠管无生机表现
肠壁呈紫褐色并已塌陷;
肠壁失去张力和如蠕动能力,肠管扩大、对刺激无收缩
相应的肠系膜终末小动脉无搏动
长段肠袢(全小肠扭转)不能肯定有无生机,可在纠正血容量不足与供养的同时,在肠系膜血管根部注射1%普鲁卡因或苄胺唑啉以缓解血管痉挛,降肠管放回腹腔,观察15-30min,如仍不能判断,可重复一次,确认无生机可考虑切除。
肠短路吻合术
肠造口术