导图社区 肝病(上)
- 41
- 0
- 0
- 举报
肝病(上)
对肝脏疾病包括肝硬化、PBS、肝癌等多种疾病的病因、病理、临床表现、治疗等知识梳理。干货满满。喜欢的朋友建议收藏观看。
编辑于2023-03-07 17:36:20 云南- 相似推荐
- 大纲
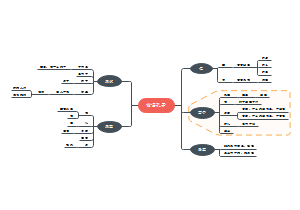
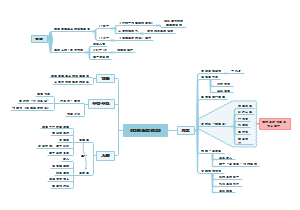
肝病
自身免疫性肝炎AIH
以血清IgG升高和存在多种自身抗体为特征的肝脏炎症性病变;汇管区大量浆细胞浸润并向周围肝实质侵入形成界板炎症时典型的病理组织学特征;
病因&发病机制
AIH的抗原及激发的免疫反应:(肝细胞表面的特异性膜蛋白)去唾液酸糖蛋白受体ASGP-R及微粒体细胞色素P450 2D6(CYP2D6)是目前相对较明确的继发AIH的抗原。
遗传因素
诱发因素:病毒感染(HCV)、干扰素、米诺环素等
病理:肝小叶内可见点状或碎片状坏死,病情进展时也可出现桥接坏死甚至多小叶坏死; 可见炎细胞和塌陷网状支架包绕变性肝细胞而形成“玫瑰花结”; 汇管区炎症一般不侵犯胆管系统,也无脂肪变性及肉芽肿; 几乎所有AIH都存在不同程度的纤维化,可进展为肝硬化。
临床表现及分型
I型,常见,特征性抗体为抗核抗体(ANA)及平滑肌抗体(SAM),肌动蛋白抗体(anti-actin),可溶性肝抗原抗体可溶性肝抗原抗体(anti-SLA)/肝胰抗原抗体(anti-LP),通常对免疫抑制剂疗效好,停药后不易复发。
II型,少见,特征性抗体为1型肝肾微粒体抗体(anti-LKM1),1型肝细胞溶质抗原抗体anti-LC1),多见于儿童、青少年,易伴随肝外自身免疫疾病。预后不如1型。
AIH的重叠综合征
AIH/PBC重叠综合征:血清AMA阳性,肝组织学检查即可有PBC,也可有AIH特征
AIH/PSC重叠综合征:可检测到AIH自身抗体,肝组织学检查及胆管造影显示PSC的特征
AMA阳性的AIH:血清AMA阳性,肝组织学显示AIH特征
生化检查:AIH患者的ALT、AST水平较ALP及胆红素升高更明显;血清γ球蛋白,尤其IgG升高时主要特征之一
鉴别诊断:应注意与PBC、PSC、慢性病毒性肝炎、遗传性肝脏疾病等相鉴别
治疗
免疫抑制剂治疗:最长用泼尼松,可单独也可联合硫唑嘌呤
肝移植
原发性胆汁性肝硬化(PBC)
未发生肝硬化者命名为原发性胆汁性胆管炎
肝内中、小胆管慢性进行性非化脓性炎症导致慢性胆汁淤积性疾病;90%-95%血清中可检测到线粒体抗体(AMA)
病因&发病机制
遗传易感性
免疫与感染因素:AMA的靶抗原是:(主要)2-氧代酸脱氢酶复合物(M2) 丙酮酸脱氢酶复合物E2(PDC-E2)为M2亚单位 (血清AMA的出现常在典型临床 α‘-O氧酸脱氢酶复合体(BCOADC) 表现出现前6-10年即可检测到) 酮戊二酸脱氢酶复合体(OGDC)
属于α酮酸脱氢酶复合体酶系 胆管上皮细胞的免疫病理损伤 由该酶系激活所引起。
环境因素
在上诉多种因素作用下,胆管上皮细胞异常表达高水平PDC-E2和HLA-I、II类抗原,启动抗原提呈,激活CD4+、CD8+T细胞,介导针对胆管上皮细胞的特异性病理损伤,诱发胆管炎症、胆汁淤积。疏水性胆汁酸长期淤积又可进一步损伤胆管上皮细胞,肝细胞,致肝硬化。
病理
肝内小胆管慢性、非化脓性破坏性胆管炎(CNSDC)和肝实质损伤
胆管损伤:淋巴细胞浸润导致胆管周围肉芽肿形成→小胆管丧失;胆管炎症活动度(CA)分成CA0~CA3→无活动度、轻、中、重度活动
肝实质损伤:肝细胞非特异性炎症坏死,界板炎、慢性胆汁淤积→胆管破坏、丧失(可类似自身免疫性肝炎改变);肝脏炎症活动度(HA)分成HA0~HA3→无活动度、轻、中、重度活动
临床表现
疲乏、瘙痒(白天成间歇性、晚上较重,可能与胆汁淤积、血清高组胺水平、内源性阿片类物质的释放有关)、梗阻性黄疸,腹痛、腹胀、食欲减退、嗳气等消化道表现
肝内胆汁瘀滞→肠道内胆盐含量减少,影响小肠内乳糜微粒形成,妨碍脂肪吸收→脂肪泻; 长期脂肪泻→脂溶性维生素缺乏:VitA↓:视力障碍;VitD↓:代谢性骨病(骨质疏松、骨质软化);VitK↓
PBC患者伴有高胆固醇血症,HDL明显升高,血清胆固醇持续增高后可并发皮肤黄色瘤。
肝、脾大,门静脉高压、食管静脉曲张
疾病分期及严重程度评估
无症状性PBC(aPBC):肝损伤未导致临床可见症状;(I期)
症状性PBC(sPBC):s1PBC:血清胆红素<34.2umol/l(II期) s2PBC:血清胆红素≥34.2umol/l(III期)
严重程度评估采用Child-Pugh评分:
临床分型
慢性进展行
门脉高压型:但未表现黄染症状,抗着丝粒抗体阳性
黄疸/肝衰竭型:迅速发生黄疸,gp210抗体阳性
特殊类型PBC
早期PBC:AMA阳性,但不具备PBC的典型表现
自身免疫性胆管炎:由PBC的表现但AMA阴性, ANA阳性。
AMA阴性的PBC
PBC/AIH重叠综合征
检查
ALP和γ-GT>5倍正常值
M2型AMA滴度>1:100为阳性(具有特异性); 50%以上的PBC有ANA(gp210或sp100); 以IgM为主;
诊断(3项符合2项可确诊)
有胆汁淤积的生化学证据,即ALP和γ-GT升高
血清可检测到自身抗体AMA
肝组织学:非化脓性胆管炎和小叶间胆管损伤
治疗
熊去氧胆酸(UDCA)是PBC首选药物,一旦确诊为典型PBS,应终身服用熊去氧胆酸。
对UDCA应答不好的自身免疫性胆管炎,可采用皮质类固醇,待病情改善后用UDCA
莫达非尼:一定程度改善疲乏
胆汁酸螯合剂:消胆胺(首选药物); 利福平促进胆汁酸代谢和分泌; 内源性阿片拮抗剂纳曲酮、抗抑郁药舍曲林
治疗瘙痒
原发性硬化性胆管炎(PSC)
以肝内外胆管炎症及纤维化,管壁增厚致胆管狭窄、闭塞为特征的慢性胆汁淤积性疾病,最终导致胆汁性肝硬化
80%-90%合并炎症性肠病,UC常见
病理:可累及肝内、外胆管的各个部位。肝外胆管壁明显增厚、管腔狭窄常见。胆管黏膜下的炎症细胞浸润和纤维化,并不累及胆管黏膜。PSC位癌前病变
临床表现:多见于30-40岁男性,为间歇性反复发作,表现为无痛性黄疸、皮肤瘙痒急肝功能异常。间歇期无症状。
检查
直接胆红素升高显著,ALP升高;血浆铜,铜蓝蛋白和尿铜可升高,IgM升高
ERCP是诊断PSC最可靠方法,近年来被MRCP代替
X线影像特点
肝内外胆管呈弥漫型不规则的多发性狭窄,长度从1-2mm到数厘米不等
胆管可类似“枯树枝”样,或胆管分支交替出现僵硬变细和轻度扩张改变,呈“串珠样”
治疗
合并结石及胆管炎:胆总管结石可内镜治疗或鼻胆管引流,胆管炎发作可用抗生素
瘙痒症:考来烯胺、熊去氧胆酸
补充脂溶性维生素、钙剂
外科治疗
肝移植
酒精性肝病ALD
长期、大量饮酒导致中毒性肝损伤,初期表现为肝细胞脂肪变性,进而发展为酒精性肝炎,肝纤维化,最终导致酒精性肝硬化
病因&发病机制
男性日平均饮酒折合酒精量≥40g,女性≥20g,连续5年; 或2W内>80g/d的大量饮酒史即可以发病。
乙醇导致肝脂肪变性可能原因
外周脂肪组织动员、肠道乳糜微粒吸收增多,脂肪酸转运入肝脏增多
肝脏合成内源性脂肪酸增多。肝内氧化还原状态异常,脂肪酸β氧化减少,转化为甘油三酯增多;
极低密度脂蛋白合成或分泌减少,甘油三酯转运出肝细胞减少
脂肪合成增加、降解减少
形成酒精性脂肪肝肝炎机制
教材
危险因素
饮酒量即时间:空腹喝酒,喝混合酒
遗传易感因素
同样乙醇摄入量女性比男性更易患病
合并其他肝病
继发性营养不良
病理
单纯性脂肪肝
酒精性肝炎肝纤维化
酒精性肝硬化
临床表现
酒精性脂肪肝:乏力、食欲减退、右上腹胀痛或不适。肝脏有不同程度的肿大。
酒精性肝炎:常发生在近期大量饮酒后,出现全身不适、食欲减退、乏力、腹泻、肝区疼痛,可有低热、黄疸、肝大并有触痛,急性肝衰竭。
酒精性肝硬化:门脉高压为主要表现