导图社区 内科学 内分泌和代谢系统疾病 1. 甲状腺疾病
- 228
- 13
- 3
- 举报
内科学 内分泌和代谢系统疾病 1. 甲状腺疾病
内科学 内分泌和代谢系统疾病 1. 甲状腺疾病:主要介绍了单纯性甲状腺肿,甲状腺结节、甲状腺功能亢进、甲状腺功能减退、甲亢危象等一些列疾病的病因、临床表现、辅助检查、并发症、治疗方法等相关方面知识
编辑于2022-08-15 16:01:58 安徽- 内科学 风湿性系统疾病1. 风湿性疾病总论
内科学 风湿性系统疾病1. 风湿性疾病总论:主要介绍了风湿性疾病所包含的疾病,各种辅助检查,以及各种风湿因子的含义
- 内科学 内分泌和代谢系统疾病 3. 糖尿病及其并发症
内科学 内分泌和代谢系统疾病 3. 糖尿病及其并发症:糖尿病的诊断、临床表现等,最重要的是糖尿病的并发症,包括糖尿病酮症酸中毒、高渗高血糖综合征、糖尿病微血管病变等,注意记忆糖尿病各种药物的治疗方法,适应症、禁忌症和不良反应
- 内科学 内分泌和代谢系统疾病 1. 甲状腺疾病
内科学 内分泌和代谢系统疾病 1. 甲状腺疾病:主要介绍了单纯性甲状腺肿,甲状腺结节、甲状腺功能亢进、甲状腺功能减退、甲亢危象等一些列疾病的病因、临床表现、辅助检查、并发症、治疗方法等相关方面知识
内科学 内分泌和代谢系统疾病 1. 甲状腺疾病
社区模板帮助中心,点此进入>>
- 内科学 风湿性系统疾病1. 风湿性疾病总论
内科学 风湿性系统疾病1. 风湿性疾病总论:主要介绍了风湿性疾病所包含的疾病,各种辅助检查,以及各种风湿因子的含义
- 内科学 内分泌和代谢系统疾病 3. 糖尿病及其并发症
内科学 内分泌和代谢系统疾病 3. 糖尿病及其并发症:糖尿病的诊断、临床表现等,最重要的是糖尿病的并发症,包括糖尿病酮症酸中毒、高渗高血糖综合征、糖尿病微血管病变等,注意记忆糖尿病各种药物的治疗方法,适应症、禁忌症和不良反应
- 内科学 内分泌和代谢系统疾病 1. 甲状腺疾病
内科学 内分泌和代谢系统疾病 1. 甲状腺疾病:主要介绍了单纯性甲状腺肿,甲状腺结节、甲状腺功能亢进、甲状腺功能减退、甲亢危象等一些列疾病的病因、临床表现、辅助检查、并发症、治疗方法等相关方面知识
- 相似推荐
- 大纲
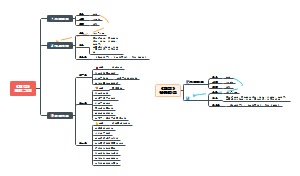
1. 甲状腺疾病
甲状腺激素的分泌
甲状腺素主要包括T3、T4、rT3
T3虽然分泌量少(占9%),但活性最强,是T4的5倍
T4虽然分泌量多(占90%),但活性弱
rT3不具有生物学活性
合成条件
碘
甲状腺球蛋白TG
是T3、T4的前体,储存于囊泡中,以出胞的方式转运到滤泡腔
甲状腺过氧化物酶TPO
是催化TH的关键酶
硫脲类药物(丙硫氧嘧啶)可以抑制TPO的活性,从而达到治疗甲亢的目的
合成过程
聚碘
甲状腺滤泡上皮细胞主动摄取碘离子(继发性主动转运)
不需要TPO催化,TSH可以促进此过程
哇巴因抑制钠泵,过氯酸盐均可以抑制聚碘
碘化
碘的活化:在H2O2和TPO作用下,催化碘离子活化为碘o
酪氨酸碘化:在TPO作用下,活化的碘取代酪氨酸残基苯环上的H,生成一碘酪氨酸残MIT基和二碘酪氨酸残基DIT
缩合
在TPO催化下,同一TG分子内的MIT和DIT分别耦连成为T3和T4
总结
除了过程1,其他都需要TPO的参与
TPO缺乏、H2O2生成障碍、TG障碍都可以导致TH生成异常
甲状腺功能的调节
主要受到下丘脑-腺垂体-甲状腺轴的调节
下丘脑对腺垂体的调节
分泌TRH促进TSH活动。分泌GHIH抑制TSH活动
寒冷刺激或应激时,TRH分泌增加从而促进TH分泌
切断下丘脑与垂体的联系后,TRH对TSH的促进作用消失,从而导致TSH分泌减少,进而TH分泌也减少
TSH对甲状腺的调节
TSH是直接调节甲状腺形态和功能的关键激素
缺碘时,TH合成减少,负反馈调节减弱,导致TSH分泌增多,引起甲状腺代偿性肥大
甲状腺激素的负反馈调节
TH降低,刺激TRH和TSH分泌增多
甲状腺的自身调节
甲状腺功能亢进(Graves病)
总论
甲状腺毒症是指血液中甲状腺激索过多,引起以神经、循环、消化等系统兴奋性增高和代谢亢进为主要表现的一组临床综合征
甲亢是指甲状腺腺体本身产生甲状腺激素过多而引起的甲状腺毒症
其中以弥漫性毒性甲状腺肿最常见,占80%以上,称为Graves 病
病因
弥漫性毒性甲状腺肿
自身免疫性疾病
TSH受体抗体(TRAb)
TSAb
TSAb与TSH竞争性结合于TSH受体,激活腺苷酸环化酶信号系统,导致甲状腺滤泡上皮细胞增生,产生过量的甲状腺激素
TSH对TSH受体(TSHR)的刺激受到下丘脑-垂体-甲状腺轴的负反馈调节,保持甲状腺激素产生的平衡
但TSAb对TSHR的刺激没有这种调节机制,所以出现甲状腺功能亢进症
反应预后,同样也是致病性抗体
TSBAb
与TSAb 相反,它可阻断TSH 与TSHR的结合,引起甲状腺功能减退症
甲状腺过氧化物酶抗体(TPOAb)
50%~90%的Graves病病人存在TPOAb,提示自身免疫病
甲状腺球蛋白抗体(TgAb)
50%~90%的Graves病病人存在TgAb,提示自身免疫病
多见于甲减,也可见于甲亢
淋巴细胞浸润导致
血液中存在针对甲状腺抗原的T细胞
伴发的自身免疫性疾病
Ⅰ型糖尿病、Addison病、SLE等
Graves病有明显的遗传倾向
结节性甲状腺肿
继发性甲亢,早期有结节,晚期有甲亢
甲状腺高功能腺瘤
又称Plummer病,是一种释放甲状腺激素的肿瘤
垂体性甲亢
多为垂体肿瘤导致,少数为下丘脑-垂体功能紊乱
临床表现
症状
高代谢表现
基础代谢率增高、体重下降
血糖升高、糖原分解增加、血胆固醇下降、蛋白质分解增加
心血管系统
心率加快、搏出量增多、脉压增大、心音增强、心脏增大、老年人可有心房纤颤
甲亢最常见的心律失常是房早,最常考的是房颤
神经系统
兴奋好动、烦躁易怒、双手、舌头可有细微颤动
骨骼系统
低钾性周期性软瘫:男性多见,下肢受累为主,多由运动诱发
骨质疏松
体征
甲状腺弥漫性、对称性肿大;无压痛,质地稍硬
可闻及血管杂音,可触及震颤,无结节,随吞咽上下移动
眼部表现
单纯性突眼
损伤眼周肌肉
轻度突眼:突眼度<18mm,眼睑挛缩、睑裂增宽
上视,额纹不能皱起(Joffroy)
下视,上睑不能随眼球同时下落,漏出白色巩膜(Von Graefe)
眼睛看近物,眼球辐奏不良(Mobius)
瞬目减少(Stellwag征)
浸润性突眼
损伤眼圈周围组织,眼球活动受限
重度突眼:>正常值3mm以上
结膜充血水肿、异物感、胀痛、畏光、流泪、复视等
特殊类型甲亢
Graves眼病(GO)
又称甲状腺相关性眼病(TAO),或浸润性突眼
多见于男性,双眼受累常见
甲亢与突眼发生顺的关系是
44%甲亢先于突眼
43%两者同时发生
5%的GO 病人以眼病为主,称为甲状腺功能正常型GO
病理基础
眶后淋巴细胞浸润,眶后成纤维细胞分泌大量黏多糖、糖胺聚糖在组织沉积,透明质酸增多,导致眼外肌和脂肪肿胀损伤,引起突眼
胫前黏液水肿
也称Graves病皮肤病变,多发生在经骨前下1/3
早期皮肤增厚变粗,晚期皮肤如橘皮样或树皮样,皮损多为对称性、指端肥厚等
病理可见肌肉组织肿胀,原因是细胞外基质的黏多糖堆积
甲亢危象
原因
甲状腺素大量进入血液,主要是术前准备不足导致
临床表现
上吐下泻、高热大汗、谵妄昏迷
辅助检查
甲状腺素指标都增高,TSH下降、白细胞和中性粒细胞增多
对比记忆
甲亢危象白细胞增多
甲亢白细胞减少
甲状腺危象不是根据血中甲状腺激素水平表现,而是根据基础代谢率决定的
甲状腺毒症性心脏病
对心脏作用
增强心脏β受体对儿茶酚胺的敏感性
直接作用于心肌收缩蛋白,增强心肌的正性肌力作用
继发于甲状腺激素导致的外周血管扩张,阻力下降(舒张压降低),心输出量代偿性增加
上述作用导致心动过速、心排量增加、心房颤动、心力衰竭
心房颤动发生于2%~20%的甲亢病人,甲亢病人发生心力衰竭时,30%~50%与心房颤动并存
心力衰竭分两种类型
高排出量型心力衰竭
心动过速和心脏排出量增加导致的心力衰竭,是由于心脏高排出量后失代偿引起,并非心脏泵衰竭所致
主要发生在年轻甲亢病人,甲亢控制后,心力衰竭可以恢复
心脏泵衰竭
是诱发和加重已有的或潜在的缺血性心脏病发生的心衰,是心泵衰竭
好发于老年人
淡漠型甲亢
多见于老年病人,起病隐袭,易引起甲亢危象
症状与常规甲亢相反:高代谢症状不典型,眼征和甲状腺肿均不明显
T3型甲状腺毒症
甲亢时,产生T3和T4比例失调,T3产生量显著多于T4所致
老年人多见
实验室检查:TT3、FT3均升高,但TT4、FT4正常,TSH降低、摄碘率增加
甲亢合并周期性瘫痪
好发于亚洲青壮年男性
常见于Graves病、多结节性毒性甲状腺肿、桥本甲状腺炎、过量使用甲状腺素片者
甲亢程度轻重不一,常以双侧对称性肌无力起病,活动后加重,伴肌肉痛,双下肢最易受累
劳累、进食富含碳水化合物及应用胰岛素可诱发或加重
发作时血钾降低(进入到细胞内),尿钾正常
本病多呈自限性,休息或补钾后缓解,甲亢控制后症状多明显减轻
总结
Graves病好发于20~50岁女性,Graves眼病好发于男性
甲亢性周期性瘫痪好发于20~40岁成年男性
淡漠型甲亢、T3型甲状腺毒症好发于老年人
辅助检查
TSH测定
反应甲状腺功能最敏感的指标,诊断亚临床甲亢的主要指标
原发性甲亢:T3、T4升高,TSH降低
垂体性甲亢:TSH升高
FT3、FT4测定
诊断甲亢的金标准、首选,但测定的稳定性不如TT3、TT4
核素扫描
诊断甲状腺高功能腺瘤最有意义
TRAb(TSH受体抗体)
TSAb
反应预后,同样也是致病性抗体
监测是否复发,是否停药指标
TSBAb
与TSAb 相反,它可阻断TSH 与TSHR的结合,引起甲状腺功能减退症
TGAb(甲状腺球蛋白抗体)
TPOAb(过氧化物酶抗体)
多见于甲减
摄碘率
甲亢摄碘率增加,甲状腺炎摄碘率减少
2h吸碘率>25%,24h>50%;摄碘高峰前移在3-6h出现
治疗
抗甲状腺药物(ATD)
甲亢本身也可导致粒细胞减少,在出现粒缺的情况下,要注意鉴别原因
使用ATD的复发率在50%,多在停药3个月后复发,复发后可行手术治疗或Ⅰ131治疗
停药指标
甲状腺体积缩小,T3、T4恢复正常
甲状腺球刺激抗体(TSAb)转阴
Ⅰ131治疗
适应症
甲状腺Ⅱ度重大以上
ATD治疗无效
甲亢合并心脏病
肝肾重要脏器损害
粒缺
禁忌症
孕妇,青少年,严重突眼症(浸润性突眼)
手术治疗
适应证
高功能腺瘤
继发性甲亢
原发性甲亢中度或重度,压迫气管、凸向胸骨后,内科保守治疗无效
外科:妊娠早中期(<28周)/内科:妊娠中期
禁忌症
青年人甲亢
轻度甲亢
合并严重的器质性疾病
妊娠期T1和T3期,此时手术易导致胎儿流产
甲亢危象治疗
PTU+碘剂+普萘洛尔+泼尼松
原因
内科:感染
外科:术前准备不充分/术后12-36h
治疗
PTU(首选):阻断T3T4的合成和转化
碘剂:抑制T3、T4的释放
增强应激能力:糖皮质激素(氢化可的松)
降温:物理降温
禁止使用药物降温(布洛芬)、水杨酸类药物
心得安(贝塔受体阻断剂):降低器官对T3T4的反应能力
西地兰:纠正心衰
原发性甲亢合并房颤
诊断
甲状腺弥漫性肿大
房颤:脉率快,短促脉,脉不齐,心音强弱不等 电图显示:P波消失f波代替,RR间期绝对不等,QRS<0.12s
治疗
I131治疗,有心脏病(甲亢心)一般不手术治疗
当甲亢患者有其他脏器损伤不能耐受手术的时候,一般都采用I131治疗
甲状腺功能减退
病因
自身免疫损伤(最常见):慢性甲状腺炎(TPO-Ab或Tg-Ab)导致
手术或I131治疗后,甲状腺损坏过多导致
临床表现
畏寒乏力,记忆力衰退,神情淡漠,反应迟钝
脉缓,便秘、心包积液、心力衰竭
治疗
服用甲状腺素片,从小剂量开始,逐渐加量至TSH正常,腺体缩小后长期维持,并定期监测
甲状腺炎
亚急性甲状腺炎(肉芽肿或巨细胞性甲状腺炎)
病因
常继发于病毒性上呼吸道感染(白细胞降低淋巴细胞升高)
临床表现
甲状腺肿胀、疼痛(重要鉴别点)
甲状腺功能呈双向变化(主要)
早期亢进——治疗用贝塔受体阻断剂
晚期甲减——治疗用左旋T4
分离现象:BMR升高,但摄碘率下降
治疗
糖皮质激素(缓解甲状腺疼痛)
慢性淋巴细胞性甲状腺炎(桥本氏病)
病因
器官特异性自身免疫疾病
临床表现
多见于30-50岁中年女性
甲状腺表面光滑、质地硬、无痛性(可有轻度压痛)、弥漫性肿大(可有结节)
甲状腺功能
早期因甲状腺细胞破坏而出现甲亢
晚期可出现持续性甲减(重点)
BMR下降、摄碘率下降、Tg-Ab升高、TPO-Ab升高
B超显示:甲状腺弥漫性肿大,网格状改变
治疗
甲减后服用甲状腺素片,从小剂量开始,逐渐加量至TSH正常,腺体缩小后长期维持