导图社区 中枢神经系统疾病2
- 40
- 0
- 0
- 举报
中枢神经系统疾病2
神经系统的知识点总结,主要包括中枢神经系统感染性疾病、变性疾病缺氧和脑血管疾病。有需要者还有上篇,上篇主要包括中枢系统的病理特点、基本病变、常见并发症和和常见肿瘤。
编辑于2023-09-25 19:23:34 江西- 相似推荐
- 大纲
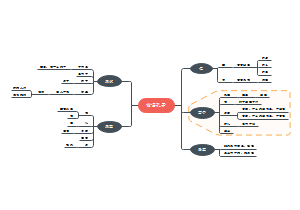
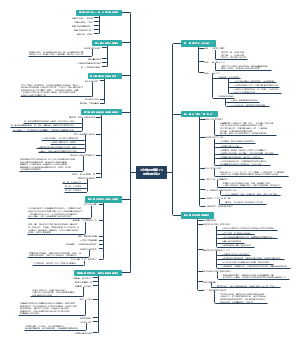
中枢神经系统疾病2
中枢神经系统感染性疾病
细菌性疾病
脑膜炎三种基本类型: 化脓性脑膜炎 淋巴细胞性脑膜炎 慢性脑膜炎
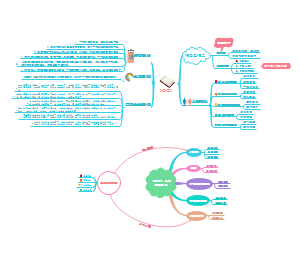
流行性脑脊髓膜炎
流行病学特征:病原体(脑膜炎双球菌)、经呼吸道传染、冬春季、传染源是患病者或带菌者,易感人群(儿童及青少年)
病变性质:急性化脓性炎
发病机制:鼻咽部(脑膜炎双球菌)→→→→→→→→→经上呼吸道进入人体→→→→→→→→不发病或局部轻度炎症(带菌者) 咳嗽、喷嚏 ↓ ↓免疫力下降、细菌繁殖 ↓ 急性细菌型脑膜炎←←←←←←←←←←←←←←←脑脊膜←←←←←←←←← 菌血症或败血症 蛛网膜下腔(繁殖) 2%~3%
病理变化
上呼吸道感染期:黏膜充血水肿、少量中性粒细胞浸润
败血症期:皮肤黏膜出现瘀点瘀斑,高热、头痛、呕吐等症状
脑膜炎症期(化脓性炎症)
肉眼观:脑脊膜血管高度扩张,蛛网膜下腔充满灰黄色脓性渗出物,延血管分布,覆盖脑沟脑回,以致结构迷糊不清
镜下观:脑膜血管高度扩张充血,蛛网膜下腔增宽,大量嗜中性粒细胞渗出、少量纤维素渗出单核细胞和淋巴细胞浸润,脑实质一般不受累,脑膜下脑实质可见水肿
临床病理联系
全身感染性症状
神经系统症状
颅内压升高症状:头痛、喷射性呕吐、脑水肿、小二前卤饱满
脑膜刺激症状:颈项强直、角弓反张、Kernig症(屈髋伸膝征)阳性
脑脊液改变
压力增高,浑浊或脓性,脓细胞多,蛋白含量高,糖减少,培养可检测到脑膜炎球菌
结局和并发症
结局:大多数能痊愈,病死率5%以下
并发症
脑积水:脑膜粘连,脑脊液循环障碍
颅神经麻痹:耳聋、视力障碍、斜视、面神经瘫
局部脑软化导致肢体瘫痪:脑底脉管炎致血管堵塞→脑梗死
爆发型脑膜炎双球菌败血症(沃-弗综合征/W-F)
起病急,病情凶险
多见于儿童
脑膜炎症状轻,严重败血症(内毒素)
周围循环障碍(DIC),休克(冷休克)
皮肤广泛性出血点和瘀斑
两侧肾上腺严重出血——肾上腺皮质功能衰竭
脑脓肿
致病菌:葡萄球菌、链球菌等需氧菌
病理变化与颅外器官脓肿相似
病毒性疾病
流行性乙型脑炎
流行病学特征:病原体(乙脑病毒),好发在夏秋季节,传染源及贮宿主(隐性感染动物牛、马、猪),易感人群(儿童,尤其十岁以下),传播媒介蚊子(三节库蚊)
病变性质:变质性炎
临床:起病急、病情重(高热、嗜睡、抽搐、昏迷)
发病机制:隐性感染动物(只出现病毒血症) ↑ 叮咬 ↑ ↑ 叮咬 蚊子(三节库蚊)→→→→→→→→ 人 →→→ 病毒入血 →→→病毒血症 ↓ 抵抗力低下、血脑屏障不健全→→↓ ↓ 侵入中枢神经系统
病理变化
病变广泛累积脑脊髓实质,大脑皮层、基底核、视丘最为严重
肉眼观:软脑膜充血,脑水肿明显,脑回增宽(宽而浅),可见弥散分布或聚集成群的粟粒或针状大小的半透明软化灶
镜下观
血管变化和炎症反应
血管高度扩张充血、脑组织水肿
灶性炎症细胞浸润多以变性坏死的神经元为中心,或围绕血管周围间隙形成淋巴细胞套(血管套/血管袖)
神经细胞变性、坏死
神经细胞肿胀、尼氏小体消失
胞质内出现空泡及核偏位
卫星现象与噬神经细胞现象
卫星现象:5个以上少突胶质细胞环绕一个神经元
噬神经细胞现象:增生的小胶质细胞包围、吞噬神经元
软化灶形成
灶性神经组织坏死、液化,形成镂空筛网状软化灶,圆形或椭圆形,边界清楚、分布广泛
胶质细胞增生
小胶质细胞局灶性或弥漫性增生,形成小胶质细胞结节。局灶性增生多位于小血管旁或坏死的神经细胞附近
临床病理联系
高热、全身不适
嗜睡、昏迷
脑水肿,颅内压升高:头痛、呕吐
脑神经麻痹、脑疝、脑膜刺激征等
预后
多数治疗后可痊愈,较重者,多出现痴呆、语言障碍、肢体瘫痪等不可逆的病变
结核性脑炎
流行病学特征:儿童多见、结核的主要死亡原因之一、全身粟粒性疾病的一部分
病变特点:以渗出为主的病变、浆液纤维素性炎,病变部位是脑底
病理变化
肉眼观:脑膜上见灰黄、浑浊胶冻样渗出物,偶见结核结节
镜下观:蛛网膜下腔增宽,有渗出物(浆液、纤维素、淋巴、巨噬细胞),有干酪样坏死,偶见结核结节
临床(两大改变)
脑膜刺激征:颈项强直、角弓反张、屈髋伸膝征(Kernig征)阳性
特征性脑脊液:毛玻璃样外观
脑积水:蛛网膜下腔渗出物机化→粘连→脑脊液回流障碍
颅内压升高:脑水肿、充血所致
脑软化
海绵状脑病
一组慢性蛋白感染性的以神经系统呈海绵状退行变性为特征的疾病
常见疾病
克-雅病(CJD)、骷颅病(kuru disease)、致死性家族性失眠症(FFI)、Gerstmann-Straussler综合征(GSS)、动物疯牛病、猫抓病、羊瘙痒症
致病因子:prion的糖脂蛋白,又称朊蛋白(PrP)
正常的PrPC:神经元跨膜蛋白,α-螺旋构型,可被完全降解
异常的PrPSC:β-折叠构型,不能被降解且具有传染性,可在CNS沉积
病理变化
肉眼观:大脑萎缩
镜下观:神经突起构成网状结构和神经细胞内的额大量空泡,呈海绵状外观
临床
多以人格改变起病,继而出现进行性智力衰退,无发热
患者表现为进行性痴呆,常伴有步态异常和肌阵挛
多数进行性发作,往往起病后7月内死亡
狂犬病
狂犬病毒(rabis)引起的传染病
贮存宿主:犬、猫
发病:病犬咬人→唾液中病毒经伤口侵入人体→沿周围神经上行至神经系统→神经细胞内繁殖
临床:伤口疼痛、头痛、发热、不安、怕风,引水式反射性咽喉痉挛(恐水症)后期昏迷、呼吸衰竭
病理变化
脑和脊髓充血
镜下:弥漫性急性脊髓炎改变 神经细胞变性、坏死 血管周围有淋巴细胞,浆细胞浸润,神经细胞内出现特征性Negri小体(有诊断意义)
Negri小体:圆形或椭圆形,边界清晰,嗜酸性,多见于海马锥体细胞和大脑锥体细胞
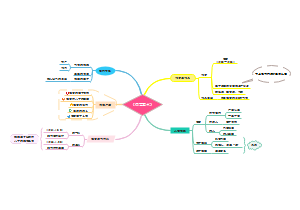
神经系统变性疾病
概述
一组原因不明的以神经元发生变形为主要病变的中枢神经系统疾病
共同特征:选择性累及1~2个功能系统的神经元,从而产生受累部位特定的临床表现
包括:阿尔兹海默病,Parkinson病
阿尔兹海默病(Alzheimer disease,AD)
以进行性痴呆为主要表现的大脑变性疾病
临床:精神状态改变,包括记忆、定向、智力、判断能力、情感障碍及行为失常等,后期陷入木僵状态
女性发病为男性的2倍,患者于5—10年内思域继发性感染、营养不良及全身衰竭
病理变化
肉眼观:大脑皮层不同程度萎缩,脑沟增宽,脑回窄,尤以额叶、顶叶及颞叶明显;侧脑室代偿性扩张
镜下观
老年斑(神经斑):细胞外结构,球形。本质是蜕变的神经突起围绕中心淀粉样物质,HE染色呈伊红染色的团块状,中心有空晕环,外耳不规则嗜银颗粒或丝状物质
神经元纤维缠结:胞内病变,神经原纤维增粗扭曲形成缠结,多见于皮质神经元。HE较模糊,呈淡蓝色细丝状结构,银染清晰。 电镜下由双螺旋缠绕的微丝构成,成分为过磷酸化的tua蛋白
颗粒空泡变性:神经胶质细胞胞质出现小空泡,内含嗜银颗粒,多见于海马锥体细胞
Hirano小体:神经细胞树突近端棒状嗜酸性包涵体,大多为肌动蛋白,多见于海马锥体细胞
Parkinson病(Parkinson disease,PD)
又称原发性震颤性麻痹,以纹状体黑质(多巴胺系统)损害为主的慢性进行性疾病,50—80岁
临床表现:震颤、肌强直、姿势及步态不稳、起步止步困难、面部无表情、假面具样面容等 晚期痴呆,病程10年以上,多死于继发感染或摔伤
发病机制:不明,总体认为是存在遗传的对外界环境因子敏感性导致多巴胺神经元损伤→多巴胺不足→胆碱能神经功能相对亢进→神经功能紊乱
病理变化:黑质和蓝斑色素减少(脱色)是特征性改变,神经色素细胞丧失,残留神经细胞中游特征性Lewy小体(圆形,中心嗜酸性着色,边缘着色浅,亮晕)
缺氧与脑血管病
概述
脑组织不能储存能量,也不能进行糖无氧酵解,对氧和血供要求特别高
脑缺血激活谷氨酸受体,导致大量钙离子内流入神经元,致使神经细胞死亡,4min缺血缺氧可造成神经死亡
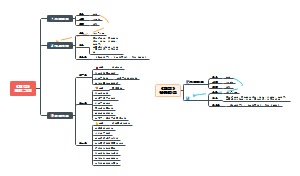
缺血性脑病
定义:指由于低血压、心搏骤停、失血、低血糖及窒息等引起的全脑损伤
影响病变的因素
脑细胞对缺氧的敏感性
大脑较脑干缺氧更为敏感,大脑皮质较白质敏感
各类细胞对缺氧的敏感性依次降低:神经元、星形细胞、少突胶质细胞、内皮细胞
脑损伤的程度
取决于缺血缺氧的程度、持续时间、患者的存活时间,一般脑缺氧缺血4min可造成神经死亡
损伤部位与局部的血管分布和血管的状态
病理变化
缺血12h:中心尼氏体消失、红色神经元、髓鞘轴突崩解、角质细胞肿胀
缺血1~2天:脑水肿、中性粒细胞、吞噬细胞
缺血4天:胶质细胞明显增生
缺血30天:蜂窝状胶质瘢痕
常见类型
层状坏死:累及皮质3,5,6层神经
海马硬化:累及海马锥体细胞
边缘带梗死:C形分布的梗死灶
阻塞性脑血管病
定义:由于血栓性或栓塞性脑血管阻塞,引起局部血供中断而发生脑的缺血性坏死(继发性)
血栓性阻塞
发生在动脉粥样硬化的基础上
阻塞发展较慢,症状逐渐发展
临床表现为偏瘫,神志不清,失语
一过性脑缺血症(TIAs)
指发生在血管阻塞以前患者可有一过性的局部神经系统症状或体征
动物实验结果显示TIAs可引起不完全性脑梗死或迟发性神经元死亡
栓塞性阻塞
栓子来源:心源性居多
病变部位:累及大脑中动脉供应区
临床表现急骤,预后差;一般为缺血性梗死,亦有出血性
梗死区数小时才可辨认:梗死区暗淡——2~3天后水肿伴出血点——7天后坏死组织软化——液化成蜂窝状囊腔
腔隙状坏死(lacunae)
在高血压基础上发生的小出血或深部细动脉阻塞引起的梗死
部位:基底核、内囊、丘脑、脑交基底部与大脑白质
直径小于1.5cm的囊性病灶,常呈多发性
一般无临床表现
脑出血
脑内出血
常见原因:原发性高血压,血液病、血管畸形或血管瘤破裂等
起病急骤,剧烈头疼,频繁呕吐、意识模糊,甚至昏迷
基底核外侧型———对侧肢体偏瘫 内侧型出血———破入侧脑室和丘脑,脑脊液为血性,预后极差 脑桥出血———两侧瞳孔极度缩小呈针尖样改变 小脑出血———出现出血后枕部剧痛及剧烈呕吐
直接死亡原因:并发脑室内出血或严重的脑疝
蛛网膜下腔出血
自发性出血占脑血管性出血的10~15%
临床表现:突发性剧烈头痛,脑膜刺激症状和血性脑脊液
常见原因:好发于基底动脉环前半部分先天性囊性动脉瘤
常呈多发性
常见后遗症:机化的蛛网膜下腔出血可导致脑积水