导图社区 颅脑损伤P55
- 920
- 71
- 13
- 举报
颅脑损伤P55
颅脑损伤一般可分为头皮软组织伤、颅骨损伤和脑实质损伤。三种损伤常合并生,而脑实质损伤对预后起主要作用。伤后近期可发生脑挫裂伤、颅内血肿、脑水肿和脑疝,远期可发生积水和脑萎缩等。严重颅脑外伤时,不仅要了解颅骨损伤,更重要的是了解颅内损伤情况,确定有无脑坐裂伤和颅内血肿,并做出鉴别,因为前者一般无需手术,而较大血肿则多数应尽快手术清除。
编辑于2020-12-13 11:07:32- 耳部P132
颞骨分为五个部分。以骨性外耳道为参照点,鳞部位于外耳道上方,乳突部位于外耳道后方,鼓部和茎突部位于外耳道下方,岩部位于外耳道内侧。
- 鼻腔和鼻窦P122
鼻腔是顶窄底宽的不规则腔,通常分为鼻前庭和固有鼻腔。鼻前庭位于鼻腔前下,鼻尖和鼻翼的内面。固有鼻腔具有内、外、顶、底壁及不完整的后壁。内壁即鼻中隔,由筛骨垂直板、犁骨、腭骨和四边形软骨构成;鼻腔外侧壁由多骨构成,表面极不平整。外侧壁上有3个或4个呈阶梯状排列的鼻甲,从下往上递次缩小1/3。底壁即口腔的顶,前2/3由上颌骨腭突,后1/3由腭骨水平板构成。
- 眼及眼眶
眼眶由额骨、筛骨、泪骨、蝶骨、颧骨、颚骨和上颌骨构成,与鼻窦、颅前窝和颅后窝毗邻。眼眶呈四棱椎形,眶前缘朝向前外,眶尖指向后内方。眼框内有眼球及眼外肌、视神经等附属结构。
颅脑损伤P55
社区模板帮助中心,点此进入>>
- 耳部P132
颞骨分为五个部分。以骨性外耳道为参照点,鳞部位于外耳道上方,乳突部位于外耳道后方,鼓部和茎突部位于外耳道下方,岩部位于外耳道内侧。
- 鼻腔和鼻窦P122
鼻腔是顶窄底宽的不规则腔,通常分为鼻前庭和固有鼻腔。鼻前庭位于鼻腔前下,鼻尖和鼻翼的内面。固有鼻腔具有内、外、顶、底壁及不完整的后壁。内壁即鼻中隔,由筛骨垂直板、犁骨、腭骨和四边形软骨构成;鼻腔外侧壁由多骨构成,表面极不平整。外侧壁上有3个或4个呈阶梯状排列的鼻甲,从下往上递次缩小1/3。底壁即口腔的顶,前2/3由上颌骨腭突,后1/3由腭骨水平板构成。
- 眼及眼眶
眼眶由额骨、筛骨、泪骨、蝶骨、颧骨、颚骨和上颌骨构成,与鼻窦、颅前窝和颅后窝毗邻。眼眶呈四棱椎形,眶前缘朝向前外,眶尖指向后内方。眼框内有眼球及眼外肌、视神经等附属结构。
- 相似推荐
- 大纲
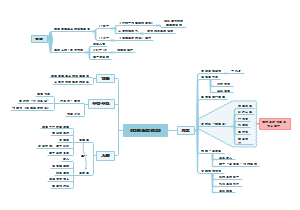
颅脑损伤P55
颅脑损伤的影像检查程序,多数认为直接行CT检查;但伴有颈椎骨折时,应先摄平片,或对颈椎骨折采取措施后,再行CT检查。
颅骨骨折
以顶骨多见,额骨次之 
临床
颅盖骨折
多为线形骨折、凹陷骨折。
骨折片陷入颅腔,压迫脑组织;位于大静脉窦部的凹陷骨折常并发出血等,而引起颅压增高及神经系统体征。
颅底骨折
绝大多数是线性骨折.
按照发生部位分为颅前窝、颅中窝、颅后窝骨折。
临床表现复杂,可以有失明、复视、眼球运动受限、视力下降、上睑下垂、眼球内陷、脑脊液耳漏及鼻漏、耳鼻出血、面瘫、听力下降等。
影像学表现
X线
线形骨折:平片上显示为僵硬线条状低密度影像,走向和长短各异。
凹陷骨折:当投影的中心线切过凹入部位时,显示骨折片呈圆锥状凹入。
粉碎性骨折:呈放射状裂成数块,碎片可重叠,有的嵌入脑内,严重者有颅骨变形。
CT
表现为骨质的连续性中断、移位,还可见颅缝增宽分离;并能确定颅内血肿的位置、范围和周围的脑水肿,以及脑室变形和中线移位等情况。
前中颅底骨折多见,前颅底筛板骨折易造成脑膜撕裂,形成脑脊液鼻漏。
中颅底骨折易累及视神经管、眶上裂、圆孔、卵圆孔、棘孔和破裂孔,上述结构均有脑神经、血管通过,损伤后会引起相应的临床症状。
诊断
颅底骨折首选CT检查,并能确定并存的颅内血肿的位置、范围和周围脑水肿,还可显示窦腔积血和脑脊液漏。
脑挫裂伤
脑挫裂伤概论
脑挫裂伤是外伤引起的皮质和深层的散发小出血灶、水肿和脑肿胀;脑裂伤(脑撕裂伤)则是脑及软脑膜血管的断裂。常并发蛛网膜下腔出血,是最常见颅脑损伤之一。
临床表现
临床表现有伤后头痛、恶心、呕吐和意识障碍,多有蛛网膜下腔出血表现。
病理改变
可分为三期
1.早期:伤后数日内脑组织以出血、水肿、坏死为主要变化。
2.中期:伤后数日至数周,坏死区组织液化,逐渐由瘢痕组织修复。蛛网膜因出血机化增厚,并与脑粘连。
3.晚期:经历数月至数年,小病灶由瘢痕修复,大病灶偶尔可形成囊腔。相邻脑组织萎缩,脑膜增厚与脑粘连。
影像学表现
CT
1.损伤区局部低密度改变。大小、形态不一,边缘模糊,白质区明显。小的病灶可以恢复至正常脑组织密度,有些发展为更低密度区(脑组织软化)。
2.散在点片状出血。位于低密度区内,形态常不规则。
3.蛛网膜下腔出血。表现大脑纵裂池、脑池、脑沟密度增高。
4.占位及萎缩表现。
早期表现为占位效应,同侧脑室受压,中线结构移位,重者出现脑疝征象。
晚期表现为脑萎缩,广泛性脑萎缩表现为患侧半球体积变小,中线结构移向患侧;局限性脑萎缩,现为相邻脑沟、脑池和脑室扩大,脑回变窄,蛛网膜下腔增宽。
5.合并其他征象。如脑内血肿、脑外血肿、颅骨骨折、颅内积气等。
MRI:早期病灶信号强度随脑水肿、出血和脑挫裂伤的程度而异。晚期,脑挫裂伤可以不留痕迹,也可以形成软化灶,T1和T2弛豫时间延长伴有相邻部位脑萎缩。
诊断
1、外伤史。
2、意识障碍重,时间长,有颅压增高和局灶性脑损伤症状和体征。
3、CT平扫,急性期显示脑内低密度病灶,伴有点片状高密度出血及明显占位征象。后期显示脑内局灶软化灶伴有脑萎缩征象。
4、MRI检查T2WI为高信号,TI为低信号,早期有占位征象,后期有萎缩征象。
弥漫性轴索损伤

概论
弥漫性轴索损伤头部受到瞬间旋转暴力或弥漫施力所致的脑内剪切伤,引起脑灰白质、胼胝体、脑干及小脑神经轴索肿胀、断裂、点片状出血和水肿,常合并其他脑损伤。
临床表现
临床常有持续性昏迷,可达数周至数月,存活者常有严重的神经系统后遗症。
影像学表现
CT
双侧幕上半球多脑叶弥漫性脑水肿和脑肿胀,灰白质界限不清,表现为广泛低密度区,半卵圆中心内囊、穹窿柱、前后联合结构不清,严重者脑干、胼胝体亦受累。
脑室、脑池普遍受压而变小,脑池和脑沟界限模糊。
大脑半球灰白质交界处、基底节区、胼胝体、脑干以及小脑可见单发或多发点状至15mm以下的小出血灶。
少有中线移位或仅有轻度移位(<5mm)。
MRI
MRI检查对DAI的诊断敏感性明显优于CT,MRI能够显示更小和改变更轻微的病灶,特别是对胼胝体和颅后窝的观察更是CT所不能及。
出血的信号强度随时间而异。
DWI对诊断超急性期及急性期脑DAI具有很高的敏感性,显示出血为低信号而水肿为高信号.
SWI序列对微小出血有更高的检出能力。
诊断
严重的外伤史
CT和MRI有上述的表现
患者病情危重,无颅内大的血肿或不能用颅内血肿解释临床表现,提示DAI可能
颅内血肿
概论
颅脑损伤后引起颅内继发性出血,血液积聚在颅腔内达到一定体积(通常幕上出血≥20ml,幕下出血≥10ml),形成局限性占位性病变,产生脑受压和颅压增高症状,称为颅内血肿。
按血肿形成的部位不同,可分为硬膜外血肿、硬膜下血肿和脑内血肿等。
按其病程和血肿形成的时间不同,可分为急性、亚急性和慢性血肿。
硬膜外血肿

概论
出血积聚于颅骨与硬膜之间。
临床与病理
硬膜外血肿多发生于头颅直接损伤部位,常为加速性头颅伤所致,可有中间清醒期,多不伴有脑实质的损伤。
损伤局部多有骨折(约占90%),骨折线常越过脑膜中动脉或其分支,其以动脉性出血为主。
因硬膜与颅骨粘连紧密,故血肿的范围局限,形成双凸透镜形。
影像学表现
CT
平扫:血肿表现为颅骨内板下双凸形高密度区,边界锐利,血肿范围一般不超过颅缝。血肿密度多均匀。
可见占位效应,中线结构移位,侧脑室受压、变形和移位。
可伴有骨折,用骨窗显示。
MRI
硬膜外血肿形态与CT显示相似,血肿呈梭形,边界锐利。
血肿信号强度变化与血肿的期龄及检查所用设备场强有关。
诊断要点
①外伤病史。
②CT显示颅骨下双凸形高密度,边界非常清楚,可有骨折,一般不超过颅缝
③MRI显示血肿形态与CT相仿,急性期为等或低信号,亚急性期和慢性期呈高信号。
鉴别诊断
急性硬膜下血肿:通常硬膜外血肿范围较局限,多伴颅骨骨折。
硬膜下血肿

概论
颅内出血聚于硬脑膜与蛛网膜之间
临床与病理
硬膜下血肿常为减速性头外伤所致,无颅骨骨折或骨折仅位于暴力部位,持续性昏迷,一般与脑挫裂伤同时存在。
其多为静脉、小动脉或由大脑向上矢状窦汇入的桥静脉撕裂出血。
血肿范围较广,形状多呈新月形或半月形,甚至可覆盖整个大脑半球。
慢性硬膜下血肿临床特点是有轻微头外伤史,经过至少3周以上时间逐渐出现颅压增高症状,呈慢性过程,出现类似相应部位脑内肿瘤的症状。
影像学表现
CT
平扫
急性硬膜下血肿表现为颅板下方新月形高密度影
亚急性和慢性硬膜下血肿,可表现为高、等、低或混杂密度。
硬膜下血肿范围广泛,不受颅缝限制,由于常合并脑挫裂伤,故占位征象显著。
慢性硬膜下血肿还可以形成“盔甲脑”,即大脑由广泛的钙化壳包绕,这种征象少见。
增强扫描
增强扫描可清楚地勾画出包括等密度血肿在内的硬膜下血肿的轮廓。等密度硬膜下血肿主要表现为占位征象,同侧脑室受压,中线结构移位或者小脑幕裂孔疝的表现。
双侧等密度血肿诊断要点:①双侧侧脑室对称性变小,体部呈长条状。②双侧侧脑室前角内聚,夹角变小,呈兔耳征。③脑白质变窄塌陷,皮髓质界面内移。④皮层邻近脑沟消失。
MRI
硬膜下血肿的MRI信号改变,随期龄而异。
鉴别诊断
两侧较小的慢性硬膜下血肿需与蛛网膜下腔扩大相鉴别,后者无占位效应,脑回无受压。
低密度的慢性硬膜下血肿还需与硬膜下积液鉴别,后者CT表现为颅骨内板下方新月形低密度区,近于脑脊液密度,MR信号与脑脊液相似。
硬膜下积液
病理表现
系外伤后引起小的蛛网膜破损或撕裂,形成活瓣脑脊液进入硬膜下腔不能回流而形成。
也可能是硬膜下血肿吸收后所致。
临床表现
多见于婴幼儿或少年,也见于老年。
多发生于一侧或两侧额颞颅骨内板下方。
临床可能有未注意到的外伤史或于较长时间以前曾有外伤史。
常见神经功能损害、颅压增高和头颅局部或整体增大。
影像学表现
CT
表现为颅骨内板下方与脑表面间薄的新月形低密度区,其密度略高于或等于脑脊液密度。局部脑回轻度受压。
MRI
呈新月形病变,为脑脊液信号。部分病例在T1WI上可表现为高信号,可能与积液内蛋白含量高有关。
诊断与鉴别诊断
CT和MRI均可确诊,诊断可靠。依据MRI信号强度或CT值,易与硬膜下血肿硬膜下脓肿鉴别。
脑外伤后遗症
脑软化
脑软化常继发于脑挫裂伤和脑内血肿,也可见于外伤性脑梗死后。
影像学表现
CT表现为低密度灶。
MRI:T1WI呈低信号,T2WI呈高信号灶。脑软化灶邻近脑室扩大和脑沟加深,有别于其他占位性病变。
脑萎缩
严重脑外伤后有30%可发生脑萎缩。
影像学表现
在CT和MR图像上,弥漫性脑萎缩表现为两侧脑室、脑沟和脑池扩大。
局限性脑萎缩可使相应部位脑沟和脑室扩大。
脑穿通畸形囊肿
系指由于脑内血肿或脑挫裂伤后脑组织坏死、吸收而形成的软化灶并与侧脑室相通。
影像学表现
CT表现为境界清楚的低密度区,CT值近似脑脊液,相应脑室明显扩大并与上述软化区相通。
MRI:病灶信号与脑脊液相似,MRI较CT显示更为清楚。
脑积水
颅脑外伤可引起交通性或梗阻性脑积水。
影像学表现
CT和MRI上均表现为脑室对称性扩大,但无脑沟加宽加深。阻塞导水管时,则第四脑室不扩大。